Lietuvos chirurgija ISSN 1392–0995 eISSN 1648–9942
2019, vol. 18(4), pp. 259–266 DOI: https://doi.org/10.15388/LietChirur.2019.18.19
Dviskiltis rotacinis odos lopas didesniems kūno defektams padengti: du klinikiniai atvejai
Saulius Špokevičius
Baltijos ir Amerikos terapijos ir chirurgijos klinika, Vilnius, Lietuva
Baltic-American Medical and Surgical Clinic, Vilnius, Lithuania
El. paštas saulius@spokevicius.com
Santrauka. Dviskiltis (bi-lobed, bilobed) odos rotacinis lopas yra gana gerai žinomas veido defektams padengti, ypač tose veido vietose, kur didesnis odos ir minkštųjų audinių tempimas. Dažniausiai dviskiltis lopas naudojamas nosies nugarėlės, nosies galiuko ir viršugalvio defektams uždengti. Ilgainiui dviskiltis odos rotacinis lopas vis dažniau pradėtas naudoti ir kitose kūno vietose. Pateikiame du retesnius klinikinius atvejus, kai, atlikus odos ir poodžio patologinių darinių eksciziją pakinklio ir krūtinės ląstos srityse, reikėjo padengti gana didelius odos defektus. Abiem atvejais panaudotas dviskiltis lopas, kuris įgalino pirmine siūle susiūti susidariusius audinių defektus ir donorines vietas.
Reikšminiai žodžiai: dviskiltis odos lopas, rotaciniai lopai, dideli odos defektai.
The Use of Bi-lobed Rotational Flap to Cover Large Body Defects: Two Clinical Cases
Abstract. The bi-lobed skin rotational flaps are commonly used mainly to cover facial tissue defects on the nasal tip and dorsal side, also on head areas, where skin and surrounding tissues are tight. Recent literature shows that the bi-lobed flap is used to cover defects in other body areas as well.
This report shows two clinical cases where the bi-lobed flap was used to cover large skin and soft tissue defects after the excision of pathologically damaged skin and soft tissue lesions of the popliteal and the chest area. In both cases the recipient areas were adequately covered, and donor sites were closed primarily.
Key words: bi-lobed flap, rotational flap, large soft tissue defects.
Received: 2019/10/25, Accepted: 2019/11/30.
Copyright © 2019 Saulius Špokevičius. Published by Vilnius University Press. This is an Open Access article distributed under the terms of the Creative Commons Attribution Licence, which permits unrestricted use, distribution, and reproduction in any medium, provided the original author and source are credited.
Įvadas
Atvirosios operacijos visada baigiamos odos operacine siūle. Plastinė chirurgija pasitelkiama tada, kai dėl įprastinio pjūvio reikia pakeisti siūlės ar būsimo rando padėtį arba kai pirminė siūlė negalima dėl audinių tempimo, kuris apsunkintų žaizdos kraštų gyvybingumą ir gijimą. Tokiais atvejais naudojami pasukiniai (rotaciniai) lopai, donoriniai audiniai ar ašiniai odos sudėtiniai autotransplantatai.
Defektų padengimas odos lopais yra taikomas gydant potrauminius odos ir minkštųjų audinių defektus, taip pat plačiai taikomas onkologijoje, kai reikia šalinti pakitusius audinius sveikų audinių ribose, o susidarę defektai neleidžia operacinio lauko susiūti arba laisvai persodinti odą. Kiekvienu atveju pasirenkamas tinkamiausias, ne tik atitinkantis recipientinę vietą, bet ir donorinę vietą mažiausiai žalojantis autotransplantatas ar pasukinis (rotacinis) lopas.
Nagrinėsime du retesnius klinikinius atvejus, kurių aplinkybės diktavo panaudoti dviskilčius odos rotacinius lopus, o operacijų rezultatai patvirtino pasirinkimo tinkamumą. Recipientinės vietos buvo susiūtos pirmine siūle, o donorinės vietos uždengtos lopo skiltimi.
I klinikinis atvejis
45 m. pacientei diagnozuota dešiniojo pakinklio srities paviršiumi plintanti melanoma. Atlikta melanomos ekscizija, pacientė dispanserizuota. Po pusės metų konstatuotas melanomos recidyvas odos kraštuose, jis pašalintas susiuvant pirmine siūle. Atlikus papildomus tyrimus, kitų melanomos plitimo požymių nenustatyta. Pacientė tinkamai gydyta ir konsultuota specializuotoje onkologinėje institucijoje.
Praėjus kuriam laikui recidyvas pasikartojo naujo rando srityje. Pacientė toliau tirta, dariniui platėjant konsultuota kelių specialistų (žr. 1A pav.). Rekomenduota amputuoti galūnę šlaunikaulio viršutinio trečdalio lygyje, tačiau pacientė pasiūlytą operaciją kategoriškai atmetė.
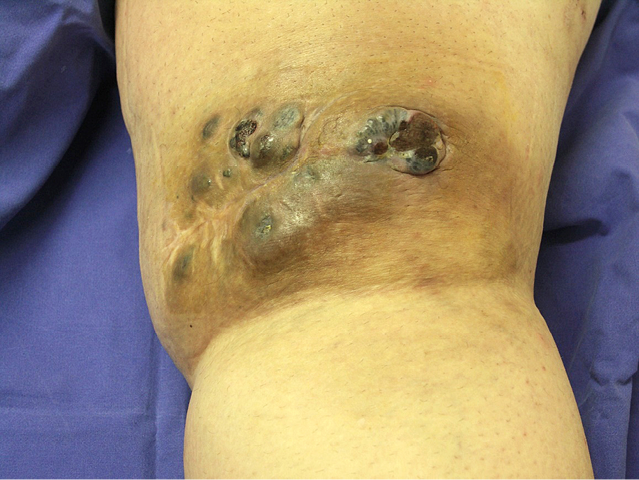
1A pav. Dešiniojo pakinklio paviršiumi plintančios melanomos recidyvas prieš operaciją
Bendroji pacientės būklė patenkinama: yra antsvoris, kiti sveikatos ir kraujo tyrimų rodikliai nerodo nukrypimų nuo normos. Auglio plitimo į kitus organus ar limfinius mazgus nenustatyta.
Augliui plečiantis, kiek vėliau įvertinta ir pasiūlyta kita gydymo galimybė. Neatmesta gydymo nesėkmė dėl tolesnio auglio plitimo po radikalaus išplitusio auglio pašalinimo, galimo ilgesnio žaizdos gijimo ir pan.
Pasirinkta operacijos taktika: platus darinio pašalinimas sveikų audinių ribose, skubi biopsija auglio plitimui odos ir pašalintų audinių kraštuose nustatyti ir susidariusio defekto padengimas dviskilčiu odos pasukiniu (rotaciniu) lopu (žr. 2A pav.).
Operacija pradėta atlikus endotrachėjinę nejautrą.
Po pakinklio odos, poodžio ir dalies fascijos ekscizijos nusiuntus odos ir žaizdos kraštų preparatus biopsijai, gautas atsakymas, jog auglio augimo nenustatyta.
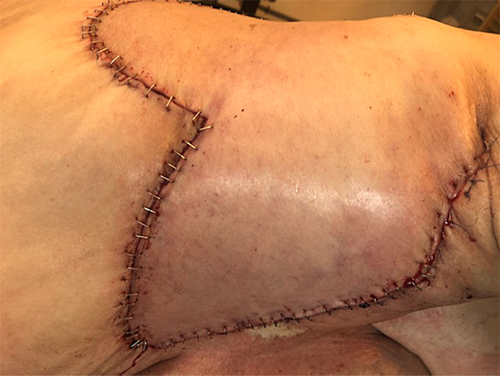
Toliau operacija tęsta pagal numatytą planą: atpreparuotas ir pakeltas odos dviskiltis lopas (žr. 3A pav.). Pirmąja lopo skiltimi padengta recipientinė vieta, ji fiksuota 3/0 rezorbuojančiomis siūlėmis. Dengiant didesnės skilties paėmimo vietą, mažesne skiltimi padengta proksimaliau defekto susidariusi žaizda. Donorinė vieta susiūta be didesnio tempimo pirmine siūle, naudojant poodžio 3/0 besirezorbuojantį siūlą. Oda papildomai fiksuota metalinėmis kabutėmis. Drenai nenaudoti, nes kraujavimas buvo kruopščiai stabdomas visos operacijos metu, naudojant monopoliarinę diatermokoaguliaciją.
Susiuvus odos kraštus, stebėta gera lopo arterinė perfuzija ir veninis nuotėkis (žr. 4A pav.).
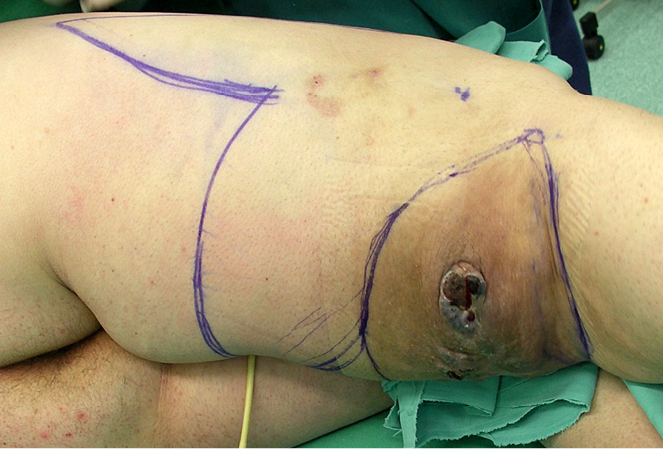
2A pav. Prieš operaciją pažymėta preliminari operacinių pjūvių schema
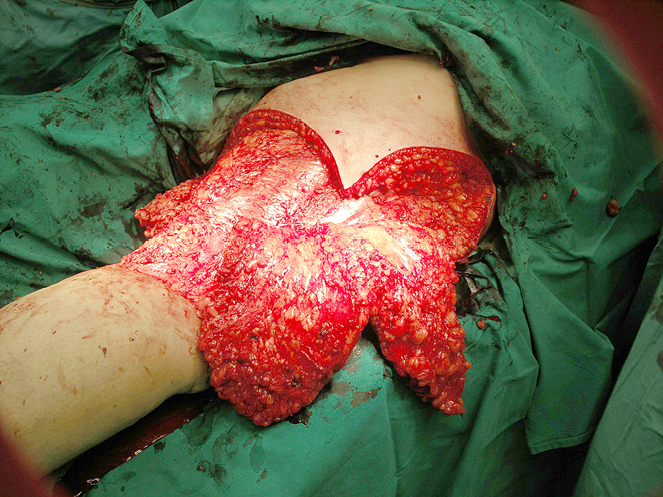
3A pav. Ekscizuotas melanomos recidyvas ir atpreparuotas dviskiltis lopas prieš transpoziciją
Operacijos trukmė – 3 val. 45 min. Kraujo netektis – iki 300 ml. Trečią parą po operacijos pacientė išrašyta iš ligoninės tęsti gydymą ambulatoriškai.
Didžioji žaizdos dalis sugijo pirminiu būdu. Kabutės iš odos pašalintos po 12 dienų. Mažesnės lopo skilties distalinė dalis gijo antriniu būdu dėl lopo krašto liponekrozės. Gydymo metu taikyta antibiotikoterapija.
Ambulatorinis gydymas perrišant žaizdas ir atliekant poodžio (riebalų) nekrektomijas tęsėsi apie 5 savaites nuo operacijos.
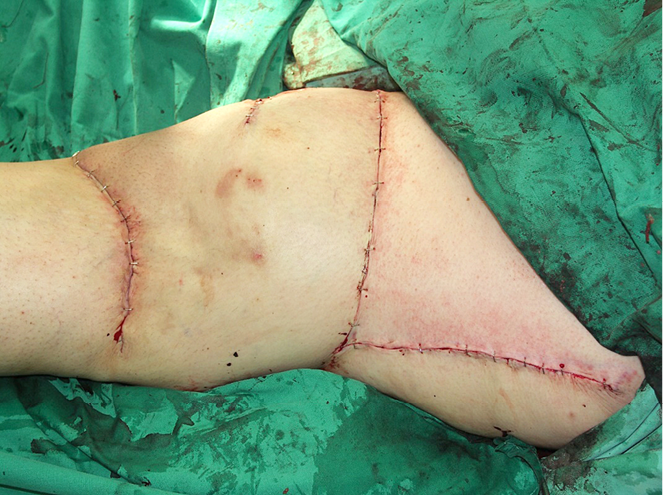
4A pav. Pooperacinis rezultatas transponavus lopą ir susiuvus odą pirmine siūle
Pacientei rekomenduotos elastinės kojinės, ji stebėta iki 6 mėnesių po operacijos (žr. 5A ir 6A pav.).
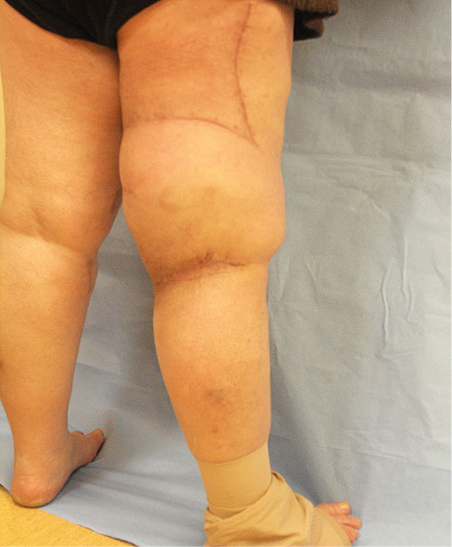
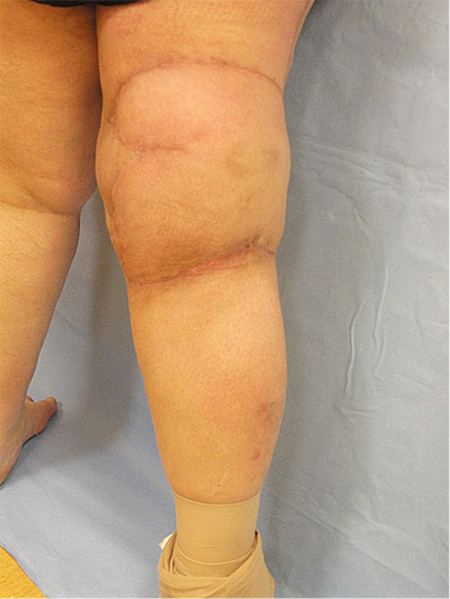
5A, 6A pav. 6 mėn. po operacijos
II klinikinis atvejis
83 m. pacientė konsultuota dėl negyjančių gilių dešiniosios krūties žaizdų, keletą metų gydomų ambulatoriškai.
Pacientė fiziškai aktyvi, jaučiasi gerai. Daug metų serga scleroderma areata (morphea), kūno srityje matyti šios ligos pakenktos odos vietos. Pacientė dispanserizuota, kaskart dėl ligos konsultuojama ir gydoma odos specialistų ir ambulatorinių chirurgų.
Prieš atsirandant negyjančioms žaizdoms, pacientės dešinioji krūtis operuota dėl pirminio krūties vėžio. Po operacijos kurį laiką savijauta buvo gera. Vėliau atsivėrė krūties žaizdos (žr. 1B pav.).
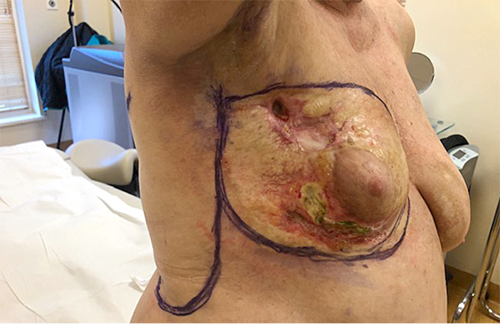
1B pav. Keletą metų gydoma išopėjusi dešinioji krūtis prieš operaciją
Pacientė ne kartą kreipėsi dėl palaipsniui atsiradusių negyjančių ir kalkėjančių dešiniosios krūties žaizdų, kurios kelia skausmą ir trukdo aktyviai veiklai. Nuolat atliekami rutininiai kraujo, rentgenologiniai ir kt. tyrimai nerodė nukrypimų nuo normos.
Įvertinus gerą pacientės fizinę būklę, ilgus metus nesugyjančias kalkėjančias skausmingas žaizdas, pacientei rekomenduotas operacinis gydymas.
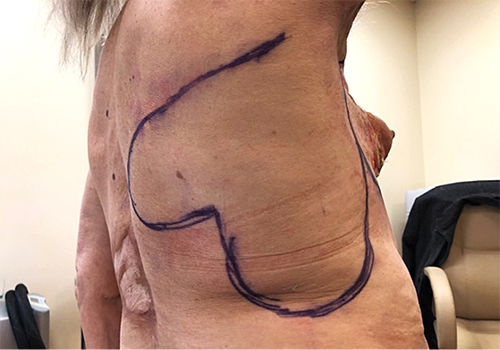
2B pav. Priešoperacinis pjūvių planavimas
Planuotas radikalus kalcifikavusios krūties ir negyjančių žaizdų pašalinimas ir susidariusio defekto padengimas. Tam tinkamiausias metodas – pilvo apatinės dalies odos, poodžio ir tiesiojo pilvo raumens panaudojimas. Tačiau šios srities pacientės odai pakenkusi skleroderma, todėl nuspręsta panaudoti nepakenktos odos vietą iš krūtinės ir nugaros srities, formuojant dviskiltį pasukinį (rotacinį) lopą (žr. 2B pav.).
Operacija pradėta atlikus endotrachėjinę nejautrą. Pirmiausia ekscizuota visa dešinioji krūtis ir aplink ją esančios negyjančios žaizdos. Ekscizuotas preparatas en-block išsiųstas pathistologiškai ištirti.
Po kruopščios hemostazės, išplovus žaizdą, pradėtas preparuoti pažymėtas dviskiltis lopas. Lopas pakeltas kartu atpreparuojant ir plačiojo nugaros raumens (m. latissimus dorsi) priekinį kraštą. Didesnė lopo skiltis, ją pasukus, fiksuota poodžio siūle, naudojant 3/0 Vikrilo siūlą. Tas pats atlikta ir su likusia lopo skiltimi. Donorinė vieta susiūta pirmine siūle.
Odos kraštams suartinti panaudotos metalinės kabutės (žr. 3B pav.). Drenai nenaudoti. Operacijos metu pacientei intraveniškai lašinti antibiotikai.
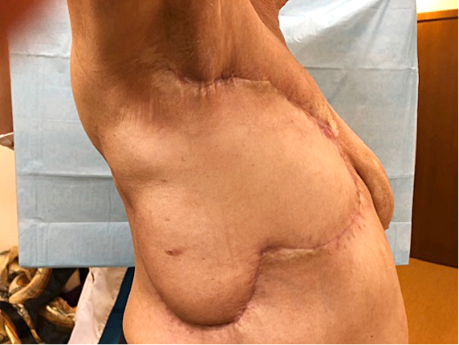
3B pav. Po operacijos (pašalinta krūtis ir transponuotas lopas)
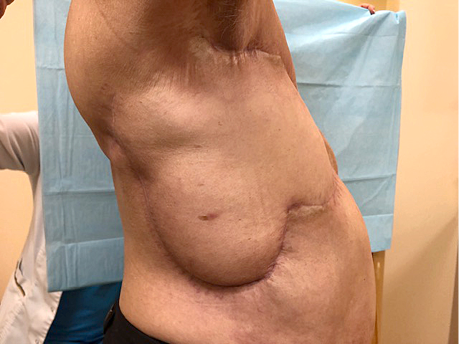
4B, 5B pav. Pooperacinis rezultatas po 5 mėn.
Kraujo netektis operacijos metu – apie 500 ml. Operacijos trukmė – 3 val. 50 min. Penktą dieną po operacijos pacientė išrašyta iš ligoninės tęsti gydymą ambulatoriškai.
Atlikus patologinę histologiją, vėžio ląstelių nerasta, patvirtintos sklerodermos sukeltos lėtinės kalkėjančios žaizdos.
Po 10 dienų pašalinta dalis metalinių kabučių. Žaizdos gijo pirminiu būdu, išskyrus vietą ties krūtinkauliu, kur lopas prisiūtas prie sklerodermos pakenktos odos.
14 dieną pašalintos likusios metalinės kabutės. Didžioji operacinio pjūvio dalis sugijo pirminiu būdu. Viso lopo kraujotaka gera. Antriniu būdu gijo minėta vieta prie raktikaulio.
Pacientė apžiūrėta praėjus 6 mėnesiams po operacijos: žaizdos sugijusios, jaučiasi gerai (žr. 4B ir 5B pav.).
Diskusija
Dviskiltis odos lopas, mokslinėje literatūroje šiandien žinomas kaip bi-lobed lopas, pirmą kartą aprašytas Johanneso Essero 1918 m. vokiečių chirurgijos žurnale [1]. 1953 m. dviskiltį odos lopą detaliau aprašė Alexanderis Zimany [2]. Minėtina, kad junginys dviskiltis odos lopas (kartais dar vartojama dobilo lapas) iki šiol nėra visuotinai priimtas lietuviškas terminas. Vis dėlto žodis „dviskiltis“ gana tiksliai nusako kalbamojo objekto esmę.
Plastinė chirurgija, kaip ir visa medicina, neturėtų atmesti „individualizuotos“ chirurgijos. Kaip rodo aptarti klinikiniai atvejai, įprastos operacijos ne visada yra tinkamos. Trauma, paciento kūno sandara, nenumatyta liga ar jos lokalizacija gana dažnai verčia plastikos chirurgą keisti įprastinius ar dažniau priimtus gydymo būdus.
Dviskiltis lopas vis plačiau taikomas ne tik veido chirurgijoje [3], jis dažnai panaudojamas pėdos, plaštakos ir kitose kūno vietose. Tai liudija pakankamai gausūs mokslo šaltiniai, kuriuose apžvelgiamas dviskilčio odos lopo pritaikymas [4].
Šio straipsnio autorius daugiausia dviskilčių lopų yra panaudojęs dengti veido odos defektams po apgamų, odos ląstelių karcinomos ar melanomos pašalinimų. Nemažai lopų panaudota dilbio srityje, kur audinių įtempimas didesnis ir recipientinę vietą tenka „proksimalizuoti“ arba paslėpti, t. y. pakeisti į mažiau matomą ar mažiau tempiamą kūno dalį (žr. 1C ir 2C pav.).
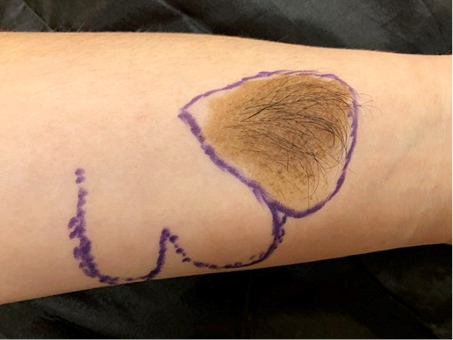
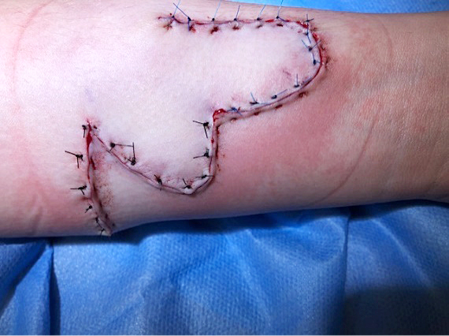
1C, 2C pav. (Papildoma iliustracija) Kairiojo dilbio dviskilčio lopo panaudojimas mišraus pigmentinio
apgamo ekscizijai
Išvados
Dviskilčio lopo panaudojimas atkuriamojoje plastinėje chirurgijoje įgalina padengti didesnius odos ir poodžio defektus įvairiose kūno vietose, ne tik veido srityje, kur dviskiltis lopas naudojamas dažniausiai.
Lopo preparavimo sukamoji kojelė, kuri pagal pasukinių (rotacinių) lopų preparavimo reikalavimus turi būti ne siauresnė negu dvigubas lopo ilgis [5], gali būti sumažinta iki minimumo, jei ties rotavimosi tašku yra išsaugoma maitinanti – aksialinė – arterija ir vena. Pirmuoju aptartu klinikiniu atveju – tai viršutinė lateralinė genikuliarinė (a.genicularis lateralis superioris) [6], o antruoju – a. thoracodorsalis šaka.
J. Essero ir A. Zimany aprašytą lopą gana tikslu lietuviškai vadinti dviskilčiu odos lopu.
Literatūra
1. Esser JFS. Gestielte locale Nasenplastik mit zweizipfliegen Lappen. Deckung des sekundere Defektes vom ersten Zipfel durch den Zweiten. Dtsch Z Chir 1918; 143: 385–390.
2. Zimany A. The bi-lobed flap. Plast Reconstr Surg 1953; 11: 424–434.
3. Golcman R, Speranzini MB, Golcman B. The bilobed island flap in nasal ala reconstruction. Br J Plast Surg 1998; 51: 493–498.
4. Blume PA. A guide to using bilobed flaps in lower extremity surgery. Podiatry Today 2013; 26(5): 58–62.
5. Ruberg RL, Smith JR DJ. Plastic Surgery. A Core Curriculum, Mosby 1994, 49.
6. Spokevicius S, Jankauskas A. Anatomy and clinical applications of a composite cutaneo-subcutaneous flap based on the lateral superior genicular vessels. J Rec Microsurg 1995; 11(1): 15–21.