Lietuvos chirurgija ISSN 1392–0995 eISSN 1648–9942
2025, vol. 24(3), pp. 184–197 DOI: https://doi.org/10.15388/LietChirur.2025.24(3).2
Robotinė chirurgija tiesiosios žarnos vėžiui gydyti: klinikiniai rezultatai ir pacientų gyvenimo kokybė. Chirurginių metodų palyginimas
Raminta Akelaitytė
Lietuvos sveikatos mokslų universitetas, Medicinos fakultetas, Medicinos akademija, Kaunas, Lietuva
Lithuanian University of Health Sciences, Faculty of Medicine, Medical Academy, Kaunas, Lithuania
El. paštas raminta.akelaityte@stud.lsmu.lt
https://ror.org/0069bkg23
Justas Žilinskas
Lietuvos sveikatos mokslų universitetas, Chirurgijos klinika, Medicinos fakultetas, Medicinos akademija, Kaunas, Lietuva
Lithuanian University of Health Sciences, Department of Surgery, Faculty of Medicine, Medical Academy, Kaunas, Lithuania
El. paštas justas.zilinskas@lsmu.lt
https://ror.org/0069bkg23
Santrauka. Įvadas. Tiesiosios žarnos vėžys yra viena iš dažniausių onkologinių ligų pasaulyje. Pastaraisiais metais, siekiant pagerinti šios ligos gydymo rezultatus, vis plačiau taikoma robotinė chirurgija. Tikslas. Apžvelgti naujausią mokslinę literatūrą apie robotinės chirurgijos taikymą tiesiosios žarnos vėžiui gydyti, įvertinti klinikinius pacientų rezultatus. Tyrimo medžiaga ir metodai. Tyrimo metodas – mokslinės literatūros apžvalga. Publikacijų ieškota PubMed ir Google Scholar duomenų bazėse, naudojant reikšminius žodžius ir jų derinius anglų kalba: tiesiosios žarnos vėžys (angl. rectal cancer), robotinė chirurgija (angl. robotic surgery), laparoskopinė chirurgija (angl. laparoscopic surgery), atviroji operacija (angl. open surgery). Remiantis publikacijų įtraukimo ir atmetimo kriterijais, į apžvalgą įtrauktos 68 mokslinės publikacijos. Rezultatai. Palyginti su kitais chirurginiais metodais, robotinės operacijos trunka vidutiniškai ilgiau (164,5±47,5–275±60,5 min.) ir yra brangesnės, tačiau pacientai atsigauna greičiau, mažiau netenka kraujo, jų hospitalizacija trumpesnė (vidutiniškai 7 dienos), komplikacijos (7,7–22,1 %) ir ligos atkryčiai arba recidyvai (0–8,3 %) retesni, išgyvenamumas geresnis. R0 rezekcijos dažnis siekia 90,3–100 proc., tolimųjų metastazių – 0–21,1 proc. Operacijų metu mirčių nefiksuota. Išvados. Robotinė chirurgija – saugus ir efektyvus tiesiosios žarnos vėžio gydymo metodas. Palyginti su kitais chirurginiais metodais, robotinė chirurgija susijusi su mažesne kraujavimo rizika, trumpesne hospitalizacija, rečiau pasireiškiančiais lokaliais ligos recidyvais, retesnėmis pooperacinėmis komplikacijomis, greitesniu pacientų atsigavimu ir geresniais gyvenimo kokybės rodikliais ilgalaikėje perspektyvoje, tačiau šiam metodui reikia didesnių ekonominių išteklių.
Reikšminiai žodžiai: tiesiosios žarnos vėžys, robotinė chirurgija, laparoskopinė chirurgija, atviroji operacija, transanalinė chirurgija, artimieji rezultatai, tolimieji rezultatai, gyvenimo kokybė.
Robotic Surgery for Rectal Cancer Treatment: Clinical Outcomes and Quality of Life. Comparison of Surgical Methods
Abstract. Background. Rectal cancer is one of the most common oncological diseases in the world. In recent years, robotic surgery has been increasingly used to improve the outcome of this disease. Aim. To review the latest scientific literature on the application of robotic surgery in the treatment of rectal cancer and to evaluate clinical outcomes in patients. Material and methods. The research method is a literature review. Publications were researched in the PubMed and Google Scholar databases using the following keywords and their combinations in English: rectal cancer, robotic surgery, laparoscopic surgery, open surgery. Based on the inclusion and exclusion criteria, 68 scientific publications were included in the review.
Results. The average duration of robotic surgery was longer (164.5±47.5–275±60.5 minutes) and was more expensive than other surgical methods. However, patients recovered faster, lost less blood and the hospitalization was shorter (on average 7 days), complications (7.7–22.1%) and local recurrences (0–8.3%) were less frequent and this surgery had better survival rates. The incidence of R0 resection was 90.3–100%, while the incidence of distant metastases was 0–21.1%. No deaths were recorded during the surgery. Conclusions. Robotic surgery is a safe and effective method for treating rectal cancer. It is associated with a lower risk of bleeding, shorter hospitalization, fewer local recurrences, fewer post-operative complications, faster recovery and better quality of life in the long term but requires more economic resources than other surgical approaches.
Keywords: rectal cancer, robotic surgery, laparoscopic surgery, open surgery, transanal surgery, short-term outcomes, long-term outcomes, quality of life.
Received: 2025-04-20. Accepted: 2025-05-15.
Copyright © 2025 Raminta Akelaitytė, Justas Žilinskas. Published by Vilnius University Press. This is an Open Access article distributed under the terms of the Creative Commons Attribution Licence, which permits unrestricted use, distribution, and reproduction in any medium, provided the original author and source are credited.
Įvadas
Pastaraisiais metais visame pasaulyje sparčiai didėja sergamumas piktybiniais navikais. 2022 m. pasaulyje užfiksuota 19,96 mln. (22,4 proc. iš jų ‒ Europoje) naujų vėžio atvejų ir 9,74 mln. (Europoje ‒ 20,4 proc.) mirčių nuo vėžio. Viena iš dažniausių onkologinių ligų ‒ tiesiosios žarnos vėžys [1]. Nacionalinio vėžio instituto duomenimis, 2017 m. Lietuvoje diagnozuoti 707 tiesiosios žarnos ir išangės vėžio atvejai, tais pačiais metais nuo šių ligų mirė 382 žmonės [2].
Didėjant sergamumo rodikliams, plečiasi gydymo metodų spektras. Pastaruoju metu į klinikinę praktiką sparčiai integruojama robotinė chirurgija, vis plačiau taikytina kaip pažangi minimaliai invazinio gydymo technologija [3]. Šiuo metu daugelyje gydymo įstaigų, turinčių prieigą prie robotinių sistemų, dėl pagalbos chirurgams anatomiškai sudėtingose srityse robotinė chirurgija vis dažniau taikoma tiesiosios žarnos vėžiui gydyti [4].
Kasmet daugėja medicinos įstaigų, investuojančių į robotines sistemas, todėl svarbu išsiaiškinti robotinio gydymo pranašumus, apžvelgti ekonominį pagrįstumą ir pacientų perspektyvą. Straipsnyje pateikiama mokslinės literatūros apžvalga, kuria siekta išanalizuoti naujausią mokslinę literatūrą, susijusią su robotine chirurgija gydant tiesiosios žarnos vėžį, ir įvertinti klinikinius pacientų rezultatus.
Atliekant tyrimą, kelta hipotezė, kad robotinė chirurgija užtikrina geresnius klinikinius rezultatus negu tradiciniai chirurginiai metodai.
Tyrimo medžiaga ir metodai
Tyrimui atlikti taikyta mokslinės literatūros apžvalga ir analizė. Straipsnių paiešką ir analizę atliko tyrimo autoriai. Informacijos ieškota PubMed ir Google Scholar duomenų bazėse. Paieškai naudoti reikšminiai žodžiai ir jų deriniai anglų kalba: tiesiosios žarnos vėžys (angl. rectal cancer), robotinė chirurgija (angl. robotic surgery), laparoskopinė chirurgija (angl. laparoscopic surgery), atviroji operacija (angl. open surgery). Mokslinės publikacijos atrinktos atsižvelgiant į šiuos kriterijus: straipsniai parašyti anglų kalba, atitinka tyrimo temą, prieinamas visas tekstas, didžioji dalis straipsnių paskelbta per pastaruosius 10 metų. Pasitelkus reikšminių žodžių derinius ir pritaikius atrankos kriterijus rasti 587 straipsniai, tačiau, atsižvelgiant į publikacijų įtraukimo ir atmetimo kriterijus, į mokslinės literatūros apžvalgą įtraukti 68 straipsniai. 1 pav. pateikiama mokslinės literatūros atrankos diagrama.
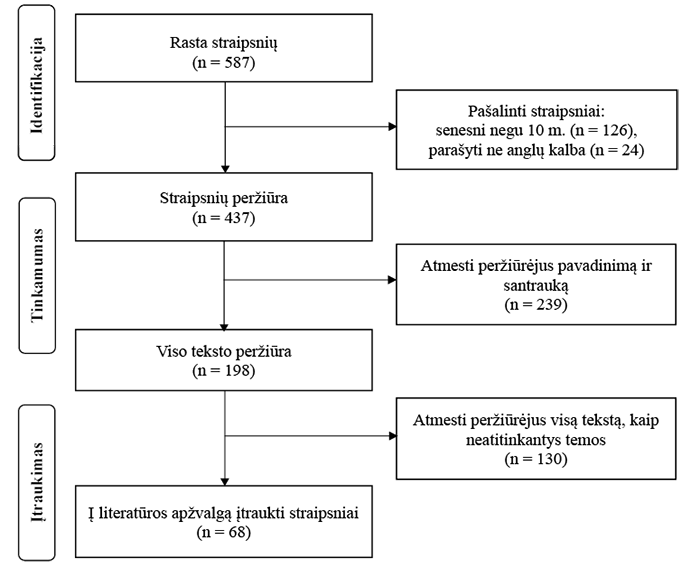
1 pav. Mokslinės literatūros atrankos Consort flow diagrama
Rezultatai
Chirurginiai rezultatai
Išanalizavus mokslinėje literatūroje pristatomus tyrimus, nustatyta, kad operacijos trunka 106‒720 min., operuojant netenkama 0‒635 ml kraujo, hospitalizacijos trukmė ‒ 4‒46 dienos [5–11]. Beveik visuose analizuotuose straipsniuose nurodytas pašalintų limfmazgių skaičius (0‒54 limfmazgiai) [5–8, 10, 11]. Komplikacijų dažnis ‒ 7,7‒22,1 proc. [5–11]. Maeda ir kt. [9], įvertinę komplikacijas remdamiesi Clavien-Dindo klasifikacija, nurodo, kad II laipsnio komplikacijų patyrė 7,7 proc., o ≥III laipsnio komplikacijų nepatyrė nė vienas pacientas. Chango ir bendraautorių [7] atliktame tyrime su komplikacijomis susidūrė 16,3 proc. pacientų: I‒II laipsnio komplikacijų patyrė 13,8 proc., III laipsnio – 2,0 proc., IV laipsnio – 0,4 proc. pacientų. Nustatyti statistiškai reikšmingi rizikos veiksniai, susiję su komplikacijomis: vyriškoji lytis, naviko lokalizacija vidurinėje ir apatinėje tiesiosios žarnos dalyse, kartu atliekama organų rezekcija ir cT3‒4 (p < 0,05). Cheno ir kt. [5] tyrime, naudojant „Da Vinci“ chirurginę sistemą, visiems pacientams (n = 641) atlikta visiška mezorektumo ekscizija (TME). Komplikacijų patyrė 17,6 proc. pacientų: 16,5 proc. ‒ I‒II laipsnio, 1,8 proc. ‒ III‒IV laipsnio. Vertinant vidutinę hospitalizacijos trukmę, statistiškai reikšmingas skirtumas nustatytas tarp pacientų, kuriems pasireiškė anastomozės nesandarumas (12,5±7,0 dienos), ir pacientų, kuriems anastomozės nesandarumas nepasireiškė (7,4±2,4 dienos) (p = 0,01). Bendrasis ligos recidyvo dažnis ‒ 0‒26,6 proc. [5–11]. Cheno ir bendraautorių [10] atliktame tyrime dažniausia tolimųjų metastazių lokalizacija ‒ plaučiai ir kepenys. Fiorillo ir kt. [6] nustatė, kad ligos recidyvai pasireiškė 4,9 proc. pacientų, o vidutinė trukmė iki ligos recidyvo ‒ 18,2±7,2 mėn. Taip pat pastebėta, kad teigiamas cirkuliarus rezekcijos kraštas ir beveik visiška arba nevisiška ekscizija yra neigiami prognostiniai veiksniai, turintys įtakos bendrajam išgyvenamumui ir išgyvenamumui ligai neprogresuojant. Detali informacija apie artimuosius ir tolimuosius robotinės chirurgijos rezultatus pateikiama 1 lentelėje.
1 lentelė. Pacientų, sergančių tiesiosios žarnos vėžiu, robotinio chirurginio gydymo rezultatai
|
Publikacijos autoriai, metai ir nuoroda |
Chen et al. (2021) [5] |
Fiorillo et al. (2021) [6] |
Chang et al. (2020) [7] |
Peng et al. (2021) [8] |
Maeda et al. (2024) [9] |
Chen et al. (2021) [10] |
Huang et al. (2022) [11] |
|
Šalis |
Kinija |
Italija |
Kinija |
Kinija |
Japonija |
Taivanas |
Taivanas |
|
Tyrimo imtis |
641 |
122 |
1 145 |
74 |
13 |
109 |
665 |
|
Vidutinė operacijos trukmė (min.) |
164,5± |
275± |
166,8± |
270 |
288 |
301 |
270 |
|
Vidutiniškai netenkama kraujo (ml) |
66,1± |
121± |
73,8± |
50 |
35 |
120 |
50 |
|
R0 rezekcija (%) |
– |
98,3 |
90,3 |
– |
100 |
95,4 |
– |
|
Teigiamas cirkuliarus rezekcijos kraštas (%) |
1,1 |
2,5 |
1,3 |
– |
0 |
2,8 |
5 |
|
Vidutinė hospitalizacijos trukmė (d.) |
7,73± 3,24 (SD) |
9±7 (SD) |
6,3±2,9 (SD) |
7 |
7 |
7 |
13,51 |
|
Komplikacijos (%) |
17,6 |
22,1 |
16,3 |
10,1 |
7,7 |
20,2 |
14,5 |
|
Konversijos (%) |
– |
6,6 |
5,9 |
0 |
0 |
0 |
0,2 |
|
Pakartotinės operacijos (%) |
1,7 |
1,5 |
0,8 |
1,8 |
0 |
5,5 |
1,7 |
|
Ligos recidyvai (%) |
2 |
1,6 |
2,3 |
0,9 |
0 |
8,3 |
3 |
|
Tolimosios metastazės (%) |
13,6 |
3,3 |
21,1 |
4,6 |
0 |
18,3 |
15,7 |
|
Mirštamumas operacijos metu (%) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Mirštamumas, praėjus 30 dienų po operacijos (%) |
0 |
2,4 |
0,1 |
0 |
0 |
0 |
0 |
|
Bendrasis išgyvenamumas (%) |
93,7 (3 metų) |
90,7 (5 metų) |
87,2 (3 metų) |
97,2 (2 metų) |
100 (5 metų) |
87,2 (3 metų) |
91,1 (5 metų) |
|
Išgyvenamumas nesant ligos (%) |
87,1 (3 metų) |
83 (5 metų) |
81 (3 metų) |
93,6 (2 metų) |
100 (5 metų) |
73,4 (3 metų) |
86,3 (5 metų) |
SD (angl. standard deviation) – standartinis nuokrypis.
Gyvenimo kokybės aspektai
Baigus chirurginį tiesiosios žarnos vėžio gydymą, svarbiu vertinimo rodikliu, apimančiu tiek funkcinius, tiek psichologinius aspektus, tampa pacientų gyvenimo kokybė. Atlikus operaciją, maždaug pusei pacientų pasireiškia žarnyno ir šlapimo takų funkcijų sutrikimai, neigiamai veikiantys gyvenimo kokybę [12, 13].
Atlikus tiesiosios žarnos vėžio operaciją, žarnyno funkcijai įvertinti sukurtas porezekcinio tiesiosios žarnos sindromo klausimynas (angl. Low Anterior Resection Syndrome (LARS) questionnaire). Lengvas porezekcinis tiesiosios žarnos sindromas diagnozuojamas, jei surenkami 21–29 balai, sunkus ‒ jei balų suma yra 30–42 [14]. Klausimyną naudojant Japonijoje atliktame tyrime [15] nustatyta, kad pacientai, kuriems taikyta robotinė chirurgija, pasiekė geresnių rezultatų visose žarnyno funkcijos vertinimo kategorijose, palyginti su pacientais, kuriems taikyta transanalinė ar laparoskopinė chirurgija. Tyrimo metu vertinti išmatų nelaikymo, tuštinimosi dažnio ir skubaus, stipraus poreikio tuštintis duomenys. Minėtina, kad tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje 21,2 proc. mažiau pacientų patyrė sunkų LARS sindromą, palyginti su tiriamųjų, kuriems taikyta transanalinė ar laparoskopinė chirurgija, grupėmis. Skirtumas nėra statistiškai reikšmingas (p = 0,16), tačiau jis kliniškai svarbus ir atskleidžia galimą robotinės metodikos pranašumą dėl geresnio audinių ir nervų išsaugojimo bei mažesnės traumos dubens srityje. Metaanalizės [16] rezultatai rodo, kad pacientams, kuriems atlikta robotinė chirurgija, tikimybė patirti žarnų nepraeinamumą yra 14 proc. mažesnė negu pacientams, kuriems atlikta laparoskopinė operacija (OR [95 % (CI)] 0,86 [0,75, 0,98]). Lietuvoje atlikus tyrimą [17] nustatyta, kad sunkiam LARS sindromui išsivystyti turi įtakos moteriškoji lytis, vyresnis amžius, ankstesnės chirurginės intervencijos, neurologinių vaistų vartojimas ir ginekologinės operacijos.
Šlapinimosi funkcijai vertinti dažnai naudojama tarptautinė prostatos simptomų skalė (TPSS), leidžianti objektyviai įvertinti šlapinimosi simptomus ir nustatyti jų sunkumą [18]. Ši skalė naudota ir Kinijoje atliktame tyrime [19], kurio metu analizuoti vyrų šlapinimosi sutrikimai atlikus visišką mezorektumo eksciziją, įskaitant ne visišką šlapimo pūslės ištuštinimą, dažną, pertrūkstantį šlapinimąsi, staigų poreikį šlapintis, silpną šlapinimosi srovę, pastangas pradėti šlapintis ir nikturiją. Tyrimo rezultatai parodė, kad tiek tiriamųjų, kuriems taikyta robotinė chirurgija, tiek pacientų, kuriems taikyta laparoskopinė chirurgija, grupėse pradiniai TSPP balai buvo panašūs, tačiau, praėjus 6 mėn. (robotinė chirurgija – 7,62±2,25, laparoskopinė chirurgija – 9,95±3,01; p = 0,006) ir 12 mėn. (robotinė chirurgija – 7,62±2,5, laparoskopinė chirurgija – 9,12±2,64; p = 0,012), TPSS balai tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje buvo statistiškai reikšmingai mažesni negu pacientų, kuriems taikyta laparoskopinė chirurgija. Gauti rezultatai leidžia daryti išvadą, kad, atlikus visišką mezorektumo eksciziją, praėjus 6 ir 12 mėn. robotinė chirurgija statistiškai reikšmingai geriau išsaugo vyrų šlapinimosi funkciją, palyginti su laparoskopine chirurgija.
Chirurginis tiesiosios žarnos vėžio gydymas gali lemti lytinės funkcijos pablogėjimą. Akcentuotina, kad didžioji dalis tyrimų, vertinančių lytinę funkciją po robotinės, laparoskopinės ir atvirosios operacijų, nenurodo statistiškai reikšmingo skirtumo tarp minėtų metodų [20]. Išskirtinas Indijoje atliktas tyrimas [21], kurio metu erekcijos funkcija vertinta naudojant tarptautinį erekcijos funkcijos klausimyną. Statistiškai reikšmingo skirtumo nenustatyta, tačiau pastebėta, kad pacientams, kuriems atlikta robotinė operacija, erekcijos funkcijos sutrikimų pasireiškė rečiau (6 pacientams iš 68) negu asmenims, kuriems taikyta atviroji operacija (8 pacientams iš 68) (p = 0,32). Korėjoje atliktame randomizuotame klinikiniame tyrime [22], siekiant įvertinti seksualinę funkciją, naudotas QLQ-C38 klausimynas. Minėtina, kad po operacijos praėjus 12 mėn. geresnė seksualinė funkcija nustatyta pacientams, gydytiems taikant robotinę chirurgiją, palyginti su pacientais, kuriems taikyta laparoskopinė chirurgija (p = 0,032).
Chirurginis tiesiosios žarnos vėžio gydymas gali turėti ilgalaikį poveikį pacientų gyvenimo kokybei ne tik dėl fizinių, bet ir dėl psichologinių bei socialinių veiksnių [23]. Argentinoje atliktas tyrimas [24], kurio metu analizuoti Europos vėžio tyrimų ir gydymo organizacijos gyvenimo kokybės klausimyno (EORTC QLQ-C30) duomenys. Klausimyną sudarė klausimai apie socialinį, kognityvinį, darbinį, kasdienį, emocinį ir fizinį funkcionavimą, finansinius sunkumus, taip pat apie nuovargį, nemigą, skausmą, dusulį, pykinimą, vėmimą, apetito praradimą, obstipaciją ir viduriavimą. Minėtina, kad statistiškai reikšmingų skirtumų tarp tiriamųjų grupių nenustatyta, tačiau tiek tiriamųjų, kuriems taikyta robotinė chirurgija, tiek pacientų, kuriems taikyta laparoskopinė chirurgija, grupėse visų klausimyno sričių rezultatai buvo palankesni negu tiriamųjų, kuriems taikyta atviroji chirurgija, grupėje. Brazilijoje atlikus tyrimą [25] nustatyta, kad skausmo intensyvumas, depresija ir nerimas po operacijos turi statistiškai reikšmingą įtaką bendrajai savijautai. Nustatyta stipri teigiama koreliacija tarp skausmo ir depresijos bei statistiškai reikšminga neigiama koreliacija tarp depresijos ir seksualinės funkcijos. Minėtina, kad mažesnis depresijos lygis buvo susijęs su geresniu gyvenimo kokybės vertinimu.
Chirurginių metodų palyginimas
Pastaraisiais dešimtmečiais chirurginis tiesiosios žarnos vėžio gydymas reikšmingai evoliucionavo nuo tradicinės atvirosios operacijos iki minimaliai invazyvių metodų, tokių kaip laparoskopinė ir robotinė chirurgija [26].
Pacientų, kuriems atlikta atviroji operacija, ASA klasė didžiojoje dalyje analizuotų tyrimų buvo aukštesnė, o tiesiosios žarnos navikai lokaliai labiau pažengę negu pacientų, kuriems atlikta robotinė arba laparoskopinė operacija [27–29]. Tyrimai rodo, kad, priklausomai nuo naudojamų chirurginių technikų, gali skirtis operacijos trukmė. Pavyzdžiui, robotinės operacijos dažniausiai trunka ilgiau negu laparoskopinės ir atvirosios, tačiau robotinė chirurgija gali lemti trumpesnę hospitalizaciją, pacientai atsigauna greičiau [27, 30]. Panašūs rezultatai gauti ir Kinijoje atlikus tyrimą [31], kuriame dalyvavo 155 pacientai: 64 pacientai gydyti taikant robotinę chirurgiją, 91 pacientui taikytas laparoskopinis tiesiosios žarnos vėžio gydymas. Šio tyrimo metu nustatyta, kad robotinė operacija trunka ilgiau (vidutiniškai 177 min.) negu laparoskopinė (vidutiniškai 162 min.), tačiau skirtumas nėra statistiškai reikšmingas (p = 0,361). Vertinant vidutiniškai netenkamo kraujo kiekį operacijos metu, nustatyta, kad, taikant robotinę chirurgiją, vidutiniškai netenkama 48,9 ml, o laparoskopinės chirurgijos metu – 59,9 ml kraujo (p < 0,001).
Hospitalizacijos trukmė ir konversijų dažnis ‒ taip pat reikšmingi rodikliai, leidžiantys įvertinti chirurginio tiesiosios žarnos vėžio gydymo efektyvumą. Daugeliu anksčiau atliktų tyrimų nustatyta, kad pacientams, kuriems taikyta robotinė chirurgija, būdinga trumpesnė hospitalizacijos trukmė ir mažesnis konversijų dažnis negu pacientams, gydytiems laparoskopiniu ar atviruoju būdu [32–34]. Minėtinas Švedijoje atliktas tyrimas [28], kuriame dalyvavo 3 125 pacientai: 827 asmenims atlikta robotinė, 869 – laparoskopinė, 1 429 – atviroji operacija. Nustatyta, kad tiriamųjų, kuriems taikyta robotinė chirurgija, vidutinė hospitalizacijos trukmė ‒ 6 dienos, pacientų, kuriems taikyta laparoskopinė chirurgija, – 7 dienos, o tiriamųjų, kuriems taikyta atviroji chirurgija, – 9 dienos. Pacientams, kuriems buvo atliekama laparoskopinė operacija, 2,58 karto dažniau (17,9 %) kilo rizika, kad gali reikėti atvirosios operacijos, palyginti su pacientais, kuriems taikyta robotinė chirurgija (8,3 %) (OR 2,58, 95 % CI (1,85, 3,60)). Jungtinėje Karalystėje atliktame randomizuotame klinikiniame tyrime [35], kuriame dalyvavo 466 pacientai, konversija į atvirąją operaciją atlikta 10,1 proc. (47/466) asmenų. Laparoskopinės operacijos metu konversija atlikta 12,2 proc. (28/230), robotinės chirurgijos metu – 8,1 proc. (19/236) pacientų.
Komplikacijų dažnis, gydant tiesiosios žarnos vėžį, priklauso nuo chirurginio metodo. Daugelio atliktų tyrimų rezultatai parodė, kad rečiausiai komplikacijų pasireiškia pacientams, gydytiems taikant robotinę chirurgiją [29, 36]. Minėtinas Jungtinėje Karalystėje atliktas tyrimas [37], kuriame dalyvavo 297 pacientai, sergantys tiesiosios žarnos vėžiu. 96 iš šių asmenų atlikta robotinė, 96 – laparoskopinė, 105 – atviroji operacija. Analizuojant rezultatus, nustatyta, kad mažiausiai komplikacijų (Clavien-Dindo I‒IV) pasireiškė pacientams, kuriems taikytas robotinis gydymas (30 %). Taikant laparoskopinę chirurgiją, komplikacijų patyrė 49 proc., o taikant atvirąją operaciją – 69,5 proc. pacientų (p < 0,001). Sunkių komplikacijų (Clavien-Dindo III‒IV) dažnis tiriamųjų, kuriems taikyta robotinė chirurgija (8,3 %), ir pacientų, kuriems taikyta laparoskopinė chirurgija (7,1 %), grupėse buvo panašus (p = 0,118), o tiriamųjų, kuriems taikyta atviroji chirurgija, grupėje (13,6 %) statistiškai reikšmingai didesnis negu kitose grupėse (p = 0,022). Statistiškai reikšmingas skirtumas nustatytas ir vertinant teigiamo cirkuliaraus rezekcijos krašto dažnį. Tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje teigiamas cirkuliarus rezekcijos kraštas nustatytas 2 pacientams (2,1 %), pacientų, kuriems taikyta laparoskopinė chirurgija, grupėje – 7 pacientams (7 %), o tiriamųjų, kuriems taikyta atviroji chirurgija, grupėje – 16 pacientų (15,5 %) (p = 0,001). Jayne ir bendraautorių [35] atliktame tyrime tarp tiriamųjų, kuriems taikyta robotinė ar laparoskopinė chirurgija, grupių nebuvo statistiškai reikšmingo skirtumo komplikacijoms pasireikšti ir teigiamam cirkuliariam rezekcijos kraštui nustatyti. Teigiamas cirkuliarus rezekcijos kraštas nustatytas 6,3 proc. pacientų, kuriems atlikta laparoskopinė operacija, ir 5,1 proc. pacientų, kuriems taikyta robotinė chirurgija. Minėtina, kad, atlikus randomizuotą klinikinį tyrimą Korėjoje [38], teigiamas cirkuliarus rezekcijos kraštas nustatytas 4,8 proc. pacientų, kuriems taikyta robotinė chirurgija, ir 6,2 proc. pacientų, kuriems taikyta laparoskopinė chirurgija. Tiriamiesiems, kuriems taikyta robotinė chirurgija, o prieš chirurginį gydymą taikyta chemoradioterapija, teigiamas cirkuliarus rezekcijos kraštas nenustatytas, tačiau tiriamųjų, kuriems taikyta laparoskopinė chirurgija, grupėje teigiamas cirkuliarus rezekcijos kraštas nustatytas 8,2 proc. pacientų, kuriems prieš chirurginį gydymą taikyta chemoradioterapija (p = 0,034). Taivane atlikto tyrimo duomenimis [39], teigiamas cirkuliarus rezekcijos kraštas tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje nustatytas 0,3 proc. pacientų, tiriamųjų, kuriems taikyta atviroji operacija, grupėje – 12 proc., o tiriamųjų, kuriems taikyta laparoskopinė operacija, grupėje – 16,2 proc. pacientų (p = 0,037). Tyrimo rezultatai atskleidė, kad 48 mėn. stebėjimo laikotarpiu didžiausias bendrasis išgyvenamumas, atlikus tiesiosios žarnos vėžio operaciją, buvo tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje (86,4 %), šiek tiek mažesnis – tiriamųjų, kuriems taikyta atviroji operacija, grupėje (77,1 %), mažiausias – tiriamųjų, kuriems taikyta laparoskopinė operacija, grupėje (64,9 %) [39].
Palyginus chirurginius metodus, naudojamus tiesiosios žarnos vėžiui gydyti, nustatyta, kad robotinė chirurgija yra brangiausia procedūra. Laparoskopinė chirurgija kainuoja vidutiniškai mažiau, o atviroji chirurgija yra ekonomiškiausias metodas [40]. Taivane atliktas tyrimas [41], kurio metu nustatyta, kad vidutinė hospitalizacijos kaina, taikant robotinę chirurgiją, yra 20 628 USD, taikant laparoskopinę chirurgiją – 17 671 USD, o taikant atvirąją chirurgiją – 16 417 USD.
Diskusija
Analizuojami robotinės chirurgijos rezultatai leidžia įvertinti šio chirurginio gydymo sėkmę atsižvelgiant į keletą pagrindinių rodiklių. Minėtina vidutinė operacijos trukmė, R0 rezekcija, teigiamo cirkuliaraus rezekcijos krašto dažnis, vidutiniškai netenkamo kraujo kiekis, vidutinė hospitalizacijos trukmė, komplikacijų, konversijų, pakartotinių operacijų, lokalių recidyvų, tolimųjų metastazių dažnis, su operacija susijęs mirštamumas ir išgyvenamumas (1 lentelė).
Remiantis tyrimo rezultatais, nustatyta, kad R0 rezekcijos dažnis, tiesiosios žarnos vėžį gydant robotinės chirurgijos metodu, yra 90,3‒100 proc. Tai rodo aukštą chirurginės procedūros efektyvumą. R0 rezekcija reiškia, kad navikas visiškai pašalinamas su sveikais audiniais aplink jį, o tai lemia geresnę pacientų prognozę, mažesnį papildomų gydymo metodų poreikį, mažesnę lokalaus ligos recidyvo riziką ir geresnius tolimuosius gydymo rezultatus [42, 43]. Galima manyti, kad R0 rezekcijos pasireiškimo skirtumas priklauso nuo tyrimo imties: Kinijoje atliktame tyrime [7] dalyvavo 1 145 pacientai, Japonijoje [9] – 13 pacientų (žr. 1 lentelę). Be to, minėtus skirtumus gali lemti ir chirurgų patirtis, operacijų sudėtingumas, skirtingi gydymo standartai, naviko stadijos ir individualios paciento anatominės savybės [44, 45].
Gauti duomenys atskleidė, kad daugeliu nagrinėtų atvejų kraujavimo stabdymas buvo sėkmingas, tačiau komplikacijų dažnis skyrėsi (7,7‒22,1 %). Galima teigti, kad šį skirtumą lėmė pacientų amžius. Pavyzdžiui, Japonijoje atliktame tyrime [9] vidutinis pacientų amžius ‒ 58 m., Italijoje [6] – 63 m. Didesnis komplikacijų dažnis gali būti sietinas su vyresniu amžiumi dėl gretutinių ligų ir fiziologinių pokyčių, susijusių su senėjimu. Minėtina, kad daugelyje analizuotų tyrimų dažniausia komplikacija, neretai reikalaujanti pakartotinės chirurginės intervencijos, buvo jungties nesandarumas. Galima daryti prielaidą, kad šios komplikacijos išsivystymą galėjo lemti kraujotakos nepakankamumas, sudėtingas žemos tiesiosios žarnos jungties formavimas [5–7, 10]. Panašūs rezultatai gauti ir atlikus tyrimą Kinijoje [46]. Nustatyta, kad jungties nesandarumas ‒ viena iš dažniausių komplikacijų.
Vienas iš svarbiausių gydymo veiksmingumo rodiklių yra ligos pasikartojimo dažnis. Atlikus tyrimą, nustatytas lokalių ligos recidyvų dažnis ‒ 0‒8,3 proc., tolimųjų metastazių dažnis – 0‒21,1 proc. Didesnis tolimųjų metastazių dažnis, galima manyti, susijęs su įvairiais rizikos veiksniais, tokiais kaip (y)pT4, (y)pN2, perineuralinė invazija, kraujagyslių invazija, naviko depozitai, pašalintų limfmazgių skaičius, naviko lygis (0‒5 cm). Lokalių ligos recidyvų rizika priklauso nuo (y)pT stadijos, cirkuliaraus rezekcijos krašto dydžio (mm), naviko lygio, naviko depozitų, perforacijos ir kraujagyslių invazijos [47].
Analizuotuose straipsniuose, kurių bendras tiriamųjų skaičius ‒ 2 769, neužfiksuota nė vieno su operacija susijusios mirties atvejo. Tai patvirtina robotinės intervencijos saugumą (žr. 1 lentelę). Panašūs ir kitų tyrimų [48, 49] rezultatai ‒ su operacija susijęs mirštamumas itin žemas.
Be minėtų rodiklių, svarbus veiksnys yra operacijos trukmė, galinti turėti įtakos pooperacinei eigai. Ilgesnė operacijos trukmė sietina su vyriškąja lytimi, didesniu kūno masės indeksu (KMI), anksčiau taikyta neoadjuvantine radioterapija, mažesniu atstumu nuo naviko iki išangės, priekine naviko lokalizacija, didesniu kryžkaulio bei gaktos gumburo aukščiu ir MRT tyrime matomu didesniu mezorektumo plotu ties S5 slankstelio lygiu [50]. Operacijos trukmė priklauso ir nuo chirurgo patirties. Tyrimu, atliktu Jungtinėse Amerikos Valstijose [51], nustatyta, kad mokymosi laikotarpiu vidutinė operacijos trukmė ‒ 340 min., o patyrusių chirurgų – 260 min. [51]. Taigi įgūdžių tobulėjimas leidžia operacijas atlikti efektyviau. Minėtina, kad ilgesnė operacijos trukmė dažnai koreliuoja su ilgesne hospitalizacija ir lėtesniu pacientų atsigavimu [52].
Tyrimo rezultatai atskleidžia, kad robotinė tiesiosios žarnos vėžio chirurgija turi pranašumų tiek išsaugant žarnyno funkciją, tiek gerinant šlapinimosi funkciją.
Robotinės operacijos ir kitų chirurginių metodų statistinis skirtumas nėra labai didelis, tačiau pastebėta, kad tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje žarnyno funkcijos rezultatai geresni, taip pat pacientams rečiau pasireiškia tiesiosios žarnos sindromas. Tai leidžia manyti, kad minėta technologija gali sumažinti komplikacijų dažnį. Pavyzdžiui, remiantis vienos iš metaanalizių duomenimis [16], galima teigti, kad tiriamųjų, kuriems taikyta robotinė chirurgija, grupei būdingas mažesnis žarnų nepraeinamumo dažnis gali būti susijęs su tikslesniu audinių išsaugojimu ir mažesne chirurgine trauma. Panašūs rezultatai gauti ir atlikus kitą tyrimą [53] – tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje komplikacijų dažnis buvo mažesnis, o pacientai po operacijos atsigavo greičiau, palyginti su pacientais, kuriems taikyta laparoskopinė chirurgija. Tai svarbu, nes mažesnis komplikacijų dažnis susijęs su geresne paciento gyvenimo kokybe ir greitesniu atsigavimu po operacijos.
Šlapinimosi ir lytinės funkcijos sutrikimai, baigus chirurginį tiesiosios žarnos vėžio gydymą, taip pat susiję su neigiamu poveikiu pacientų gyvenimo kokybei, nes sukelia fizinį diskomfortą, emocinį stresą, riboja socializaciją [54]. Urogenitalinės sistemos funkcijos sutrikimai dažniausiai pasireiškia staigiu ir stipriu noru šlapintis, perpildymo ar įtampos šlapimo nelaikymu ir šlapimo susilaikymu [55]). Korėjoje [56] ir Kinijoje [19] atlikus tyrimus pastebėta, kad šlapimo funkcija po tiesiosios žarnos rezekcijos atsikuria palaipsniui, o geresnių rezultatų pasiekiama tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje. Gauti duomenys leidžia manyti, kad robotinė chirurgija gali pasižymėti pranašumais išsaugant šlapinimosi funkciją pooperaciniu laikotarpiu.
Atlikus tiesiosios žarnos vėžio operaciją, dažna problema išlieka seksualinės funkcijos sutrikimai. Vis dėlto daugelyje tyrimų tarp skirtingų chirurginių metodų statistiškai reikšmingas skirtumas nenustatytas [20, 21]. Indijoje atlikto tyrimo [21] rezultatai atskleidžia, kad erekcijos disfunkcijos dažnis tiek tiriamųjų, kuriems taikyta robotinė chirurgija, tiek pacientų, kuriems taikyta atviroji chirurgija, grupėse buvo panašus [21]. Panašius rezultatus yra paskelbę ir Grass ir bendraautoriai [57], atlikę tyrimą, kurio metu vyrų lytinė funkcija vertinta naudojant tarptautinį erekcijos funkcijos klausimyną, o moterų – naudojant moterų seksualinės funkcijos indeksą. Remiantis tyrimo rezultatais, galima teigti, kad tiek vyrų, tiek moterų lytinės disfunkcijos dažnis panašus tiek tiriamųjų, kuriems taikyta robotinė chirurgija, tiek pacientų, kuriems taikyta transanalinė chirurgija, grupėse. Išskirtina Martinso ir kt. atlikta metaanalizė [58], kurioje nurodoma, kad seksualinės impotencijos rezultatai daug geresni tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje, palyginti su pacientais, kuriems taikyta laparoskopinė ir atviroji chirurgija (p < 0,01). Aptarti rezultatai leidžia daryti prielaidą, kad vien tik chirurginės technikos pasirinkimas minėtai komplikacijai neturi esminės įtakos.
Bendrasis gyvenimo kokybės vertinimas baigus tiesiosios žarnos vėžio gydymą apima ne tik fizinius, bet ir emocinius bei psichologinius aspektus, galinčius paveikti kasdienį pacientų gyvenimą ir emocinę savijautą. Tiek atlikus tyrimą Argentinoje [24], tiek vienoje iš metaanalizių [58], nurodoma, kad fizinis funkcionavimas, atlikus robotinę operaciją, statistiškai geresnis negu taikant laparoskopinę chirurgiją (vidutinis skirtumas (angl. mean difference, MD) 1,92 [0,97‒2,87]), tačiau bendroji gyvenimo kokybė tarp tiriamųjų, kuriems taikyta robotinė chirurgija, ir pacientų, kuriems atlikta laparoskopinė operacija, grupių statistiškai reikšmingai nesiskyrė (MD 0,43 [95 % PI: ‒3,49‒2,62]). Atliekant tyrimą Argentinoje [24], vertintas ir ekonominis stabilumas. Tiriamųjų, kuriems taikyta robotinė ir laparoskopinė chirurgija, grupėse jis buvo palankesnis negu pacientų, kuriems taikyta atviroji chirurgija, grupėje. Galima teigti, kad, atlikus robotinę ar laparoskopinę operaciją, pacientas greičiau atsigauna ir grįžta dirbti, nes minimaliai invazinių operacijų metu atliekamas mažesnis chirurginis pjūvis, jaučiamas mažesnis skausmas, būdingas trumpesnis gijimo laikotarpis ir mažesnė komplikacijų rizika [59].
Tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje kraujo netenkama mažiau, palyginti su pacientais, kuriems atlikta laparoskopinė operacija. Galima manyti, kad tai lemia techniniai metodų skirtumai, nes robotinė chirurgija leidžia atlikti tikslesnius judesius ir taip sumažinti chirurginį poveikį aplinkiniams audiniams [31]. Vis dėlto minėtina, kad, atlikus tyrimą Europoje [60] ir įvertinus operacijų metu netenkamo kraujo kiekį, statistiškai reikšmingo skirtumo tarp tiriamųjų, kuriems taikyta robotinė, laparoskopinė ir transanalinė chirurgija, grupių nenustatyta [60]. Besiskiriančius minėtų tyrimų rezultatus gali lemti skirtingos tyrimų imtys, nevienoda chirurgų patirtis ir operacijų sudėtingumas.
Ankstesniuose tyrimuose [28, 32–34] pastebėta, kad robotinė chirurgija susijusi su trumpesne hospitalizacijos trukme ir mažesniu konversijų dažniu, palyginti su laparoskopine ir atvirąja chirurgija. Kinijoje atliktas tyrimas [61] patvirtino, kad pacientų, kuriems taikytas robotinis gydymas, hospitalizacija truko trumpiau negu pacientų, kuriems atlikta laparoskopinė operacija, tačiau konversijų dažnio skirtumas tarp minėtų grupių nebuvo statistiškai reikšmingas (robotinė – 0 proc., laparoskopinė – 1,8 proc., p = 0,498). Tyrėjų grupės atliktos metaanalizės [62] rezultatai atskleidė, kad konversijos į atvirąją operaciją dažnis tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje yra statistiškai reikšmingai mažesnis negu pacientų, kuriems atlikta laparoskopinė operacija.
Reikšmingi veiksniai, galintys paveikti tiek ankstyvąjį sveikimo procesą, tiek tolesnę ligos eigą bei paciento prognozę, yra komplikacijos, susijusios su chirurginiu gydymu, ir teigiamas chirurginis rezekcijos kraštas. Atlikto tyrimo rezultatai atskleidžia, kad komplikacijų ir teigiamo cirkuliaraus rezekcijos krašto dažnis tarp chirurginių metodų skiriasi. Abiem atvejais mažiausi rezultatai nustatyti tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje. Panašūs rezultatai nurodyti ir vienoje iš metaanalizių [63] ‒ pastebima, kad tiek intraoperacinės, tiek pooperacinės komplikacijos tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje pasireiškia rečiau negu pacientų, kuriems atlikta laparoskopinė ar atviroji operacija, grupėse, tačiau šis skirtumas nėra statistiškai reikšmingas. Atlikus tyrimą Filipinuose [64], t. y. vertinant teigiamo cirkuliaraus rezekcijos krašto dažnį, gauti priešingi duomenys: tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje teigiamas cirkuliarus rezekcijos kraštas nustatytas 30,77 proc., tiriamųjų, kuriems atlikta laparoskopinė operacija, grupėje – 6,01 proc., o tiriamųjų, kuriems taikyta atviroji operacija, grupėje – 0 proc. pacientų. Minėtina, kad daugelyje tyrimų robotinė chirurgija sietina su mažiausiu teigiamo cirkuliaraus rezekcijos krašto dažniu, tačiau kai kurie tyrimai rodo priešingus rezultatus. Tai rodo, kad minėtas rodiklis gali priklausyti nuo įvairių veiksnių, tokių kaip chirurgų patirtis, pacientų atranka ir specifinės operacijos ypatybės.
Esminis gydymo efektyvumo rodiklis, kurį lemia ne tik chirurginio radikalumo užtikrinimas ir paciento klinikiniai bei onkologiniai veiksniai, bet ir chirurgo patirtis, ligoninės pacientų srautas bei gydymo įstaigos specializacija, yra pooperacinis išgyvenamumas [65]. Tiek jau minėtuose tyrimuose, tiek atlikus tyrimą Jungtinėje Karalystėje [66] nustatyta, kad bendrasis 5 metų išgyvenamumas tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje yra statistiškai reikšmingai didesnis negu pacientų, kuriems atlikta laparoskopinė operacija. Vis dėlto, vertinant išgyvenamumą nesant ligos, statistiškai reikšmingas skirtumas nenustatytas. Galima teigti, kad minėtą skirtumą lemia mažesnė pooperacinių komplikacijų rizika ir greitesnis pacientų atsigavimas atlikus robotinę operaciją, o tai gali turėti įtakos bendrajai paciento sveikatos būklei. Kaip jau minėta, išgyvenamumas, nesant ligos, statistiškai reikšmingai tarp abiejų tiriamųjų grupių nesiskiria, todėl lieka neaišku, ar didesnis bendrasis išgyvenamumas tiesiogiai susijęs su chirurginės technikos pranašumais, ar jį labiau lemia kiti paciento sveikatos būklės veiksniai.
Renkantis chirurginę metodiką svarbiu veiksniu tampa operacijos kaštai, galintys paveikti sveikatos sistemos išteklių paskirstymą ir paciento galimybes gauti inovatyvų gydymą. Aptartais tyrimais nustatyta, kad brangiausia yra robotinė operacija, o pigiausia – atviroji. Panašūs rezultatai gauti ir atlikus tyrimą Vokietijoje [67] ‒ bendrosios paciento hospitalizacijos išlaidos didžiausios tiriamųjų, kuriems taikyta robotinė chirurgija, grupėje (17 663 €), palyginti su pacientų, kuriems atlikta laparoskopinė operacija, grupe (14 089 €). Minėtus duomenis papildo Smalbroek ir bendraautorių [68] atliktas tyrimas. Nustatyta, kad transanalinės (13 052 €) ir robotinės chirurgijos (12 918 €) kaštai statistiškai reikšmingai didesni negu laparoskopinės chirurgijos (10 556 €). Rezultatai patvirtina, kad minimaliai invazinės technologijos, ypač robotinė chirurgija, susijusios su didesnėmis gydymo išlaidomis, o tai gali turėti įtakos jų prieinamumui bei ekonominiam pagrįstumui sveikatos sistemoje.
Gauti rezultatai iš dalies patvirtina hipotezę, kad robotinė chirurgija užtikrina geresnius klinikinius rezultatus negu tradiciniai chirurginiai metodai. Nustatyta, kad pacientų, kuriems taikytas robotinis gydymas, hospitalizacija trunka trumpiau, konversijų dažnis yra statistiškai reikšmingai mažesnis, o 5 metų išgyvenamumas statistiškai reikšmingai didesnis. Komplikacijų dažnis pacientų, kuriems taikyta robotinė chirurgija, grupėje taip pat mažesnis, tačiau tai nėra statistiškai reikšminga.
Nepaisant gautų rezultatų, pristatomas tyrimas turi tam tikrų ribotumų, kurie gali turėti įtakos interpretuojant duomenis. Pirmiausia, daugelyje analizuotų tyrimų pacientų, kuriems atlikta atviroji operacija, ASA klasė buvo aukštesnė, o tiesiosios žarnos navikai lokaliai labiau pažengę negu tiriamųjų, kuriems taikyta robotinė ar laparoskopinė chirurgija, grupėse. Tai gali lemti prastesnius klinikinius rezultatus, nepriklausomai nuo taikyto chirurginio gydymo. Antra, daugelis analizuotų tyrimų yra retrospektyvūs, jų imtys nedidelės, o stebėjimo laikotarpis ribotas, todėl tolimųjų funkcinių ir onkologinių rezultatų vertinimas gali būti nepakankamai tikslus. Trečia, pacientų atranka ir chirurgų patirties skirtumai gali lemti rezultatų heterogeniškumą, todėl tampa sunku tiesiogiai palyginti skirtingus chirurginius metodus. Be to, klinikinių duomenų įvairovė ir nevienodi gyvenimo kokybės vertinimo metodai gali riboti išvadų apibendrinamumą. Reikia atlikti daugiau tyrimų, parengti sisteminių apžvalgų ir metaanalizių.
Išvados
Robotinė chirurgija ‒ saugus ir efektyvus tiesiosios žarnos vėžio gydymo metodas. Robotinių sistemų naudojimas, palyginti su kitais chirurginiais metodais, sietinas su mažesne kraujavimo rizika ir trumpesniu hospitalizacijos laikotarpiu.
Remiantis mokslinės literatūros duomenimis, galima teigti, kad robotinė chirurgija užtikrina panašų ar net geresnį gydymo efektyvumą negu tradiciniai metodai. Lokalaus vėžio recidyvo dažnis išlieka mažas, o penkerių metų išgyvenamumas yra panašus kaip ir gydant kitais metodais.
Atliktas tyrimas atskleidė, kad robotinė chirurgija susijusi su mažesne pooperacinių komplikacijų, tokių kaip žarnyno, šlapinimosi ir lytinės funkcijos sutrikimai, rizika. Taip pat nustatyta, kad pacientai greičiau atsigauna fiziškai, būdingi geresni gyvenimo kokybės rodikliai ilgalaikėje perspektyvoje.
Nepaisant aukštų technologinių ir finansinių sąnaudų, robotinė chirurgija turi didelį potencialą tapti standartiniu tiesiosios žarnos vėžio gydymo metodu.
Siekiant tiksliau įvertinti tolimuosius gydymo rezultatus ir jų poveikį pacientų gyvenimo kokybei, ateityje atliktini tyrimai turėtų apimti didesnes pacientų imtis.
Author contributions
Raminta Akelaitytė ‒ conceptualization, methodology, formal analysis, investigation, writing ‒ original draft, visualization.
Justas Žilinskas ‒ conceptualization, writing ‒ review and editing.
Literatūra
1. Bray F, Laversanne M, Sung H, Ferlay J, Siegel RL, Soerjomataram I, Jemal A. Global cancer statistics 2022: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J Clin 2024; 74(3): 229–263.
2. Nacionalinis vėžio institutas. Atviri statistiniai duomenys. Sergamumo ir mirtingumo rodikliai Lietuvoje 2017 metais. Available at < https://www.nvi.lt/naujausi-duomenys/>.
3. Morrell ALG, Morrell-Junior AC, Morrell AG, Mendes JMF, Tustumi F, DE-Oliveira-E-Silva LG, Morrell A. The history of robotic surgery and its evolution: when illusion becomes reality. Rev Col Bras Cir 2021; 48: 1–9.
4. Gómez Ruiz M, Lainez Escribano M, Cagigas Fernández C, Cristobal Poch L, Santarrufina Martínez S. Robotic surgery for colorectal cancer. Ann Gastroenterol Surg 2020; 4(6): 646–651.
5. Chen J, Zhang Z, Chang W, Yi T, Feng Q, Zhu D, He G, Wei Y. Short-term and long-term outcomes in mid and low rectal cancer with robotic surgery. Front Oncol 2021; 11: 603073.
6. Fiorillo C, Quero G, Menghi R, Cina C, Laterza V, De Sio D, Longo F, Alfieri S. Robotic rectal resection: oncologic outcomes. Updates Surg 2020; 73(3): 1081–1091.
7. Chang W, Wei Y, Ren L, Jian M, Chen Y, Chen J, Liu T, Huang W, Peng S, Xu J. Short-term and long-term outcomes of robotic rectal surgery ‒ from the real word data of 1145 consecutive cases in China. Surg Endosc 2020; 34(9): 4079–4088.
8. Peng J, Li W, Tang J, Li Y, Li X, Wu X, Lu Z, Lin J, Pan Z. Surgical outcomes of robotic resection for sigmoid and rectal cancer: analysis of 109 patients from a single center in China. Front Surg 2021; 8: 696026.
9. Maeda C, Yamaoka Y, Shiomi A, Kagawa H, Hino H, Manabe S, Kai C, Nanishi K. Short-term and long-term outcomes after robotic radical surgery for rectal gastrointestinal stromal tumor. BMC Surg 2024; 24(1).
10. Chen PJ, Su WC, Chang TK, Chen YC, Li CC, Yin TC, Tsai HL, Ma CJ, Huang CW, Wang JY. Oncological outcomes of robotic-assisted total mesorectal excision after neoadjuvant concurrent chemoradiotherapy in patients with rectal cancer. Asian J Surg 2021; 44(7): 957–963.
11. Huang CW, Wei PL, Chen CC, Kuo LJ, Wang JY. Clinical safety and effectiveness of robotic-assisted surgery in patients with rectal cancer: real-world experience over 8 years of multiple institutions with high-volume robotic-assisted surgery. Cancers (Basel) 2022; 14(17): 4175.
12. Quezada-Diaz FF, Elfeki H, Emmertsen KJ, Pappou EP, Jimenez-Rodriguez R, Patil S, Laurberg S, Garcia-Aguilar J. Comparative analysis of the Memorial Sloan Kettering Bowel Function Instrument and the Low Anterior Resection Syndrome Questionnaire for assessment of bowel dysfunction in rectal cancer patients after low anterior resection. Colorectal Dis 2021; 23(2): 451–460.
13. Ágústsdóttir DH, Öberg S, Christophersen C, Oggesen BT, Rosenberg J. The frequency of urination dysfunction in patients operated on for rectal cancer: a systematic review with meta-analyses. Curr Oncol 2024; 31(10): 5929–5942.
14. Ryoo SB. Low anterior resection syndrome. Ann Gastroenterol Surg 2023; 7(5): 719‒724.
15. Miura T, Sakamoto Y, Morohashi H, Suto A, Kubota S, Ichisawa A, Kuwata D, Yamada T, Tamba H, Matsumoto S, Hakamada K. Robotic surgery contributes to the preservation of bowel and urinary function after total mesorectal excision: comparisons with transanal and conventional laparoscopic surgery. BMC Surg 2022; 22(1): 147.
16. Kowalewski KF, Seifert L, Ali S, Schmidt MW, Seide S, Haney C, Tapking C, Shamiyeh A, Kulu Y, Hackert T, Müller-Stich BP, Nickel F. Functional outcomes after laparoscopic versus robotic-assisted rectal resection: a systematic review and meta-analysis. Surg Endosc 2021; 35(1): 81–95.
17. Dulskas A, Kavaliauskas P, Kulikauskas E, Smolskas E, Pumputiene K, Samalavicius NE, Nunoo-Mensah JW. Low anterior resection syndrome: what have we learned assessing a large population? J Clin Med 2022; 11(16): 4752.
18. Erbay ME, Sevinç BH, Tarhan F. Diagnostic value of voiding scores of the “International prostate symptom score” and the “Bristol female lower urinary system symptoms-short form” questionnaires in women with voiding dysfunction. Indian Journal of Urology 2024; 40(2): 107–111.
19. Tang B, Gao G, Ye S, Liu D, Jiang Q, Ai J, Lei X, Shi J, Li T. Male urogenital function after robot-assisted and laparoscopic total mesorectal excision for rectal cancer: a prospective cohort study. BMC Surg 2022; 22(1): 185.
20. Geitenbeek RTJ, Burghgraef TA, Moes CA, Hompes R, Ranchor AV, Consten ECJ, the MIRECA study group. Functional outcomes and quality of life following open versus laparoscopic versus robot-assisted versus transanal total mesorectal excision in rectal cancer patients: a systematic review and meta-analysis. Surg Endosc 2024; 38(8): 4431–4444.
21. Somashekhar SP, Ashwin KR, Rohit Kumar C. Robotic surgery for rectal cancer: hype or hope? (Indian experience). Indian J Surg Oncol 2020; 11(4): 604–612.
22. Kim MJ, Park SC, Park JW, Chang HJ, Kim DY, Nam BH, Sohn DK, Oh JH. Robot-assisted versus laparoscopic surgery for rectal cancer: a phase II open label prospective randomized controlled trial. In: Annals of Surgery. Lippincott Williams and Wilkins, 2018, p. 243–251.
23. Kopp I, Lorenz W, Rothmund M, Koller M. Relation between severe illness and non-completion of quality-of-life questionnaires by patients with rectal cancer. J R Soc Med 2003; 96(9): 442‒448.
24. Lococo J, Rodriguez CA, Barbalace N, Ledo E, Houdi A, Pedro LE, Dezanzo V. Quality of life after rectal cancer surgery. Comparison of functional results in open, laparoscopic and robotic surgery. Rev Argent Coloproct 2022; 33(2): 97‒103.
25. Santos LJ, Garcia JB, Pacheco JS, Vieira EB, Santos AM. Quality of life, pain, anxiety and depression in patients surgically treated with cancer of rectum. Arq Bras Cir Dig 2014; 27(2): 96‒100.
26. Knol J, Keller DS. Total mesorectal excision technique-past, present, and future. Clin Colon Rectal Surg 2020; 33(3): 134–143.
27. Reyes R, Kindler C, Smedh K, Tiselius C. A comparative study of the pathological outcomes of robot-assisted versus open surgery for rectal cancer. Ann Coloproctol 2024; 40(2): 154–160.
28. Asklid D, Ljungqvist O, Xu Y, Gustafsson UO. Short-term outcome in robotic vs laparoscopic and open rectal tumor surgery within an ERAS protocol: a retrospective cohort study from the Swedish ERAS database. Surg Endosc 2022; 36(3): 2006–2017.
29. Chang W, Ye Q, Xu D, Liu Y, Zhou S, Ren L, He G, Zhou G, Liang F, Fan J, Wei Y, Wang X, Xu J. Robotic versus open surgery for simultaneous resection of rectal cancer and liver metastases: a randomized controlled trial. Int J Surg 2023; 109(11): 3346–3353.
30. Zhang J, Qi X, Yi F, Cao R, Gao G, Zhang C. Comparison of clinical efficacy and safety between da Vinci robotic and laparoscopic intersphincteric resection for low rectal cancer: a meta-analysis. Front Surg 2021; 8: 752009.
31. Ali M, Zhu X, Wang Y, Ding J, Zhang Q, Sun Q, Baral S, Wang D. A retrospective study of post-operative complications and cost analysis in robotic rectal resection versus laparoscopic rectal resection. Front Surg 2022; 9: 969038.
32. Hopkins MB, Geiger TM, Bethurum AJ, Ford MM, Muldoon RL, Beck DE, Stewart TG, Hawkins AT. Comparing pathologic outcomes for robotic versus laparoscopic Surgery in rectal cancer resection: a propensity adjusted analysis of 7616 patients. Surg Endosc 2019; 34(6): 2613–2622.
33. Somashekhar SP, Deshpande AY, Ashwin KR, Gangasani R, Kumar R, Shetty S. Comparative evaluation of the short-term treatment outcomes between open, laparoscopic- and robotic-assisted surgical approaches for rectal cancer treatment. Indian J Surg Oncol 2020; 11(4): 649–652.
34. Myrseth E, Nymo LS, Gjessing PF, Kørner H, Kvaløy JT, Norderval S. Lower conversion rate with robotic assisted rectal resections compared with conventional laparoscopy; a national cohort study. Surg Endosc 2022; 36(5): 3574–3584.
35. Jayne D, Pigazzi A, Marshall H, Croft J, Corrigan N, Copeland J, Quirke P, West N, Rautio T, Thomassen N, Tilney H, Gudgeon M, Bianchi PP, Edlin R, Hulme C, Brown J. Effect of robotic-assisted vs conventional laparoscopic surgery on risk of conversion to open laparotomy among patients undergoing resection for rectal cancer: the ROLARR randomized clinical trial. JAMA 2017; 318(16): 1569–1580.
36. Lei X, Yang L, Huang Z, Shi H, Zhou Z, Tang C, Li T. No beneficial effect on survival but a decrease in postoperative complications in patients with rectal cancer undergoing robotic surgery: a retrospective cohort study. BMC Surg 2021; 21(1): 355.
37. Petropoulou T, Theodoraki K, Kitsanta P, Amin S. Efficiency of the robotic platform in improving the rate of sphincter preservation in patients with mid and low rectal cancer. World J Oncol 2023; 14(6): 499–504.
38. Park JS, Lee SM, Choi GS, Park SY, Kim HJ, Song SH, Min BS, Kim NK, Kim SH, Lee KY. Comparison of laparoscopic versus robot-assisted surgery for rectal cancers: the COLRAR randomized controlled trial. Ann Surg 2023; 278(1): 31–38.
39. Chen YT, Huang CW, Ma CJ, Tsai HL, Yeh YS, Su WC, Chai CY, Wang JY. An observational study of patho-oncological outcomes of various surgical methods in total mesorectal excision for rectal cancer: a single center analysis. BMC Surg 2020; 20(1): 23.
40. Geitenbeek RTJ, Burghgraef TA, Broekman M, Schop BPA, Lieverse TGF, Hompes R, Havenga K, Postma MJ, Consten ECJ, MIRECA study group. Economic analysis of open versus laparoscopic versus robot-assisted versus transanal total mesorectal excision in rectal cancer patients: a systematic review. PLoS One 2023; 18(7): e0289090.
41. Chen ST, Wu MC, Hsu TC, Yen DW, Chang CN, Hsu WT, Wang CC, Lee M, Liu SH, Lee CC, Health Economics and Outcome Research Group, National Taiwan University Hospital. Comparison of outcome and cost among open, laparoscopic, and robotic surgical treatments for rectal cancer: a propensity score matched analysis of nationwide inpatient sample data. J Surg Oncol 2018; 117(3): 497–505.
42. Svensson Neufert R, Jörgren F, Buchwald P. Impact of rectal washout on recurrence and survival after anterior resection for rectal cancer. BJS Open 2022; 6(6).
43. Gould LE, Pring ET, Drami I, Moorghen M, Naghibi M, Jenkins JT, Steele CW, Roxburgh CS. A systematic review of the pathological determinants of outcome following resection by pelvic exenteration of locally advanced and locally recurrent rectal cancer. Int J Surg 2022; 104: 106738.
44. Waters PS, Heriot AG. Development of surgical concepts in rectal cancer resection and challenges in minimally invasive surgical proctectomy. Annals of Laparoscopic and Endoscopic Surgery 2021; 6.
45. Anifalaje OK, Ojo C, Balogun OT, Ayodele FA, Azeez A, Gabriels S. The determinants of long-term outcomes after colorectal cancer surgery: a literature review. Cureus 2024; 16(12): e74985.
46. Liu G, Zhang S, Zhang Y, Fu X, Liu X. Robotic surgery in rectal cancer: potential, challenges, and opportunities. Curr Treat Options Oncol 2022; 23(7): 961–979.
47. Doroudian S, Osterman E, Glimelius B. Risk factors for recurrence after surgery for rectal cancer in a modern, nationwide population-based cohort. Ann Surg Oncol 2024; 31(9): 5570–5584.
48. Yamanashi T, Miura H, Tanaka T, Watanabe A, Goto T, Yokoi K, Kojo K, Niihara M, Hosoda K, Kaizu T, Yamashita K, Sato T, Kumamoto Y, Hiki N, Naitoh T. Comparison of short-term outcomes of robotic-assisted and conventional laparoscopic surgery for rectal cancer: a propensity score-matched analysis. Asian J Endosc Surg 2022; 15(4): 753–764.
49. Tang B, Lei X, Ai J, Huang Z, Shi J, Li T. Comparison of robotic and laparoscopic rectal cancer surgery: a meta-analysis of randomized controlled trials. World J Surg Oncol 2021; 19(1): 38.
50. Yuval JB, Thompson HM, Fiasconaro M, Patil S, Wei IH, Pappou EP, Smith JJ, Guillem JG, Nash GM, Weiser MR, Paty PB, Garcia-Aguilar J, Widmar M. Predictors of operative difficulty in robotic low anterior resection for rectal cancer. Colorectal Dis 2022; 24(11): 1318–1324.
51. Coleman K, Fellner AN, Guend H. Learning curve for robotic rectal cancer resection at a community-based teaching institution. J Robot Surg 2023; 17(6): 3005–3012.
52. Somashekhar SP, Saldanha E, Pandey K, Kumar R, Ashwin KR. Prospective analysis of impact of learning curve in robotic-assisted rectal surgery in the high-volume Indian tertiary care centre. J Minim Access Surg 2023; 19(4): 466–472.
53. Wang Y, Liu Y, Han G, Yi B, Zhu S. The severity of postoperative complications after robotic versus laparoscopic surgery for rectal cancer: a systematic review, meta-analysis and meta-regression. PLoS One 2020; 15(10): e0239909.
54. AlQuaiz AM, Kazi A, AlYousefi N, Alwatban L, AlHabib Y, Turkistani I. Urinary incontinence affects the quality of life and increases psychological distress and low self-esteem. Healthcare (Basel) 2023; 11(12): 1772.
55. Fang J, Wei B, Zheng Z, Xiao J, Han F, Huang M, Xu Q, Wang X, Hong C, Wang G, Ju Y, Su G, Deng H, Zhang J, Li J, Yang X, Chen T, Huang Y, Huang J, Liu J, Wei H; Chinese Postoperative Urogenital Function (PUF) Research Collaboration Group. Preservation versus resection of Denonvilliers’ fascia in total mesorectal excision for male rectal cancer: follow-up analysis of the randomized PUF-01 trial. Nat Commun 2023; 14(1): 6667.
56. Lee C, Park IJ. Sex disparities in rectal cancer surgery: an in-depth analysis of surgical approaches and outcomes. World J Mens Health 2024; 42(2): 304–320.
57. Grass JK, Persiani R, Tirelli F, Chen CC, Caricato M, Pecorino A, Lang IJ, Kemper M, Izbicki JR, Melling N, Perez D. Robotic versus transanal total mesorectal excision in sexual, anorectal, and urinary function: a multicenter, prospective, observational study. Int J Colorectal Dis 2021; 36(12): 2749–2761.
58. Martins RS, Fatimi AS, Mahmud O, Jahangir A, Mahar MU, Aamir SR, Khan M, Ahmad A. Multidimensional quality of life after robotic versus laparoscopic surgery for rectal cancer: a systematic review and meta-analysis. World J Surg 2023; 47(5): 1310–1319.
59. Liao G, Li YB, Zhao Z, Li X, Deng H, Li G. Robotic-assisted surgery versus open surgery in the treatment of rectal cancer: the current evidence. Sci Rep 2016; 6: 26981.
60. de’Angelis N, Marchegiani F, Martínez-Pérez A, Biondi A, Pucciarelli S, Schena CA, Pellino G, Kraft M, van Lieshout AS, Morelli L, Valverde A, Lupinacci RM, Gómez-Abril SA, Persiani R, Tuynman JB, Espin-Basany E, Ris F; European MRI and Rectal Cancer Surgery (EuMaRCS) Study Group. Robotic, transanal, and laparoscopic total mesorectal excision for locally advanced mid/low rectal cancer: European multicentre, propensity score-matched study. BJS Open 2024; 8(3).
61. Long SX, Wang XN, Tian SB, Bi YF, Gao SS, Wang Y, Guo XB. Robotic-assisted low anterior resection for rectal cancer shows similar clinical efficacy to laparoscopic surgery: a propensity score matched study. World J Gastrointest Surg 2024; 16(6): 1558–1570.
62. Safiejko K, Tarkowski R, Koselak M, Juchimiuk M, Tarasik A, Pruc M, Smereka J, Szarpak L. Robotic-assisted vs. standard laparoscopic surgery for rectal cancer resection: a systematic review and meta-analysis of 19,731 patients. Cancers (Basel) 2021; 14(1): 180.
63. Khajeh E, Aminizadeh E, Dooghaie Moghadam A, Nikbakhsh R, Goncalves G, Carvalho C, Parvaiz A, Kulu Y, Mehrabi A. Outcomes of robot-assisted surgery in rectal cancer compared with open and laparoscopic surgery. Cancers (Basel) 2023; 15(3): 839.
64. Lopez MPJ, Viray BAG, Onglao MAS, Tampo MMT, Monroy III HJ. Outcomes of robotic versus laparoscopic versus open resection for rectal cancer in a center with a beginning robotic colorectal surgery program. Acta Med Philipp 2024; 58(19): 74‒82.
65. Etzioni DA, Young-Fadok TM, Cima RR, Wasif N, Madoff RD, Naessens JM, Habermann EB. Patient survival after surgical treatment of rectal cancer: impact of surgeon and hospital characteristics. Cancer 2014; 120(16): 2472–2481.
66. Duhoky R, Rutgers MLW, Burghgraef TA, Stefan S, Masum S, Piozzi GN, Sagias F, Khan JS. Long-term outcomes of robotic versus laparoscopic total mesorectal excisions a propensity-score matched cohort study of 5-year survival outcomes. Ann Surg Open 2024; 5(2): e404.
67. Gebhardt JM, Werner N, Stroux A, Förster F, Pozios I, Seifarth C, Schineis C, Weixler B, Beyer K, Lauscher JC. Robotic-assisted versus laparoscopic surgery for rectal cancer: an analysis of clinical and financial outcomes from a Tertiary Referral Center. J Clin Med 2024; 13(6): 1795.
68. Smalbroek B, Geitenbeek R, Burghgraef T, Dijksman L, Hol J, Rutgers M, Crolla R, van Geloven N, Leijtens J, Polat F, Pronk A, Verdaasdonk E, Tuynman J, Sietses C, Postma M, Hompes R, Consten E, Smits A. A cost overview of minimally invasive total mesorectal excision in rectal cancer patients: a population-based cohort in experienced centres. Ann Surg Open 2023; 4(1): e263.