Lietuvos chirurgija ISSN 1392–0995 eISSN 1648–9942
2022, vol. 21(2), pp. 116–122 DOI: https://doi.org/10.15388/LietChirur.2022.21.63
Didelė vaisiaus ir naujagimio kryžkaulio ir uodegikaulio srities teratoma: klinikinis atvejis ir literatūros apžvalga
Jekaterina Butylkina
Medicinos fakultetas, Vilniaus universitetas, Vilnius, Lietuva
Faculty of Medicine, Vilnius University, Vilnius, Lithuania
El. paštas jekaterina.plikosova@gmail.com
Jelena Volochovič
Akušerijos ir ginekologijos klinika, Klinikinės medicinos institutas, Medicinos fakultetas, Vilniaus universitetas, Vilnius, Lietuva
Clinic of Obstetrics and Gynaecology, Institute of Clinical Medicine, Faculty of Medicine, Vilnius University, Vilnius, Lithuania
Akušerijos ir ginekologijos centras, Vilniaus universiteto ligoninė Santaros klinikos, Vilnius, Lietuva
Department of Obstetrics and Gynecology, Vilnius University Hospital Santaros Klinikos, Vilnius, Lithuania
El. paštas jelena.volochovic@santa.lt
Santrauka. Straipsnyje aprašomas klinikinis atvejis, esant didelei vaisiaus ir naujagimio kryžmens ir uodegikaulio srities teratomai. Minėta teratoma dažnai diagnozuojama vaisiui dar vystantis gimdoje, taip pat nustatoma naujagimiams, kūdikiams ir vaikams iki 4 m. amžiaus. Teratomos būdingesnės mergaitėms, berniukams jų nustatoma rečiau.
Pagrindinis teratomos diagnostikos metodas perinataliniu laikotarpiu – vaisiaus ultragarsinis tyrimas. Prenatalinė diagnostika labai svarbi siekiant numatyti tinkamiausią priežiūros taktiką, gimdymo terminą ir būdą, išvengti vaisiaus ar naujagimio mirties. Visiškas teratomos pašalinimas, įskaitant uodegikaulio rezekciją, yra pagrindinis teratomos gydymo metodas.
Minėtina, kad straipsnyje aptariamu klinikiniu atveju pacientė pasirašė informuotą sutikimą leisti publikuoti informaciją, t. y. viešai skelbti duomenis ir nuotraukas, apie save ir savo vaiką.
Reikšminiai žodžiai: prenatalinis vaisiaus ultragarsinis tyrimas, kryžkaulio ir uodegikaulio srities teratoma, cezario pjūvio operacija, naujagimių chirurgija.
Large Sacrococcygeal Teratoma in Fetus and Newborn: Clinical Case and Review
Abstract. We present a clinical case of fetal and neonatal large sacrococcygeal teratoma. Sacrococcygeal teratoma mostly found in neonates, infant, and children below 4 years old and is more common in girls than boys. Antenatal fetus ultrasound is the main diagnostic method. Antenatal diagnosis is very important making pregnancy care plan, time and method of delivery also to prevent fetal and neonatal death. Complete excision of the sacrococcygeal teratoma, including the coccyx, remains the mainstay of treatment. Patient’s birth mother gives consent for information about the patient (photograph and article) to appear in a journal article.
Key words: prenatal fetal ultrasound, sacrococcygeal teratoma, caesarean section, neonatal surgery.
Received: 2022/03/01. Accepted: 2022/04/10.
Copyright © 2022 Jekaterina Butylkina, Jelena Volochovič. Published by Vilnius University Press. This is an Open Access article distributed under the terms of the Creative Commons Attribution Licence, which permits unrestricted use, distribution, and reproduction in any medium, provided the original author and source are credited.
Įvadas
Kryžmens ir uodegikaulio srities teratoma (KUT) yra navikas, kilęs iš kryžkaulyje esančio Henseno mazgo embriologiškai multipotencinių ląstelių [1]. Teratomos – tai embrioniniai navikai, sudaryti iš kelių audinių, apimančių tris gemalo sluoksnius (ektodermą, endodermą ir mezodermą). Dažniausia teratomų lokalizacija kūdikiams – kryžkaulio ir uodegikaulio sritis (iki 57 proc.). Teratomų taip pat nustatoma tarpuplaučio, galvos ir kaklo, burnos, ryklės, perikardo srityse ir retroperitoniniame tarpe [2].
Navikas pasireiškia maždaug nuo 1 iš 35 000 iki 1 iš 40 000 gyvų naujagimių. Liga būdingesnė mergaitėms, berniukai ja serga rečiau (plg. santykis – nuo 3:1 iki 4:1) [3, 4].
KUT dažnai diagnozuojama vaisiui dar vystantis gimdoje, taip pat nustatoma naujagimiams, kūdikiams ir vaikams iki 4 m. amžiaus, tačiau mokslinėje literatūroje yra aprašyta KUT, diagnozuotų suaugusiems asmenims, atvejų [5–7]. Mokslinių tyrimų duomenimis, 75 proc. KUT yra gerybiniai navikai, 12 proc. – piktybiniai, o likusią dalį sudaro „nesubrendusios teratomos“, kurioms būdingi tiek gerybinių, tiek piktybinių navikų požymiai.
Perinatalinis ir naujagimių mirtingumas išauga, jei navikai siejami su šiomis komplikacijomis: piktybine transformacija, kraujuojančiu naviku, širdies nepakankamumu, virkštelės kraujotakos sutrikimais, neimunine vaisiaus vandene, šlapimo pūslės obstrukcija, priešlaikinio gimdymo atvejais [4].
Prenatalinė diagnostika labai svarbi siekiant numatyti tinkamiausią priežiūros taktiką, gimdymo terminą ir būdą, išvengti vaisiaus ir naujagimio mirties. Operacinis gydymas – visiška teratomos rezekcija – yra pagrindinis gydymo metodas [5].
Klinikinis atvejis
35 m. nėščia moteris, esant vyresniam amžiui ir nepalankiai anamnezei, konsultuota Vilniaus universiteto ligoninės Santaros klinikų (VUL SK) Medicininės genetikos centre 13 nėštumo savaitę. Nėštumas ketvirtas, praeityje – vienas savaiminis persileidimas ir du gimdymai, atliekant cezario pjūvį. Pirmai dukteriai atlikta įgimtos širdies ydos operacija.
Konsultacijos metu vaisiui nustatyta nežymiai (0,2 %) padidėjusi autosominio dominantinio paveldėjimo ligų rizika (spontaninės mutacijos lytinėse ląstelėse). Kitų įgimtų raidos anomalijų rizika vaisiui vertinta kaip artima vadinamajai bendrapopuliacinei rizikai. Ambulatoriškai atliktas neinvazinis prenatalinis testas, patologijų nenustatyta. Vaisiaus ultragarsinio tyrimo metu vystymosi anomalijų, chromosominių ligų žymenų ir augimo lėtėjimo nepastebėta. Rekomenduota tolesnė ambulatorinė nėštumo priežiūra ir kontrolė 19–20 nėštumo savaitę.
Pakartotinės konsultacijos į VUL SK Medicininės genetikos centrą moteris, gavusi ambulatorinės grandies siuntimą, atvyko 27 nėštumo savaitę. Atlikus ultragarsinį tyrimą, fetometrijos duomenimis, nustatyta, kad vaisius atitinka 29 savaites. Vaisiaus uodegikaulio srityje nustatytas 11x8x8 cm dydžio heterogeninės struktūros darinys. Vaizdas atitiko II tipo kryžmens ir uodegikaulio srities teratomą: apie 2/3 naviko sudarė išorinė dalis, apie 1/3 – presakralinė dalis, struktūra mišri, didesnę dalį sudarė cistiniai komponentai, kraujotakos nepastebėta. Fetoplacentinės kraujotakos sutrikimų nenustatyta, vidurinės smegenų arterijos kraujotaka normali. Vaisiaus vandenų kiekis normalus. Šeimai paaiškinta diagnozė, aptarta galima rizika ir prognozė. Numatyta tolesnė nėštumo priežiūros taktika.
Moteris pakartotinai konsultuota 30, 34 ir 36 nėštumo savaitėmis VUL SK Perinatologijos koordinavimo centre. Stebėtas teratomos augimas: atitinkamai 9,2×7,3 cm, 11,9×12,9 cm ir 13,7×12,6 cm; struktūros pakitimų nenustatyta (darinys mišrios struktūros, turi pertvarą ir intrapozityvių intarpų, kurie sudaro 1/3 naviko tūrio) (ultragarsinis vaizdas pateiktas 1 pav.). Kitų vaisiaus patologijų nepastebėta. MRT tyrimas neindikuotinas.
37 nėštumo savaitę moteris konsultuota vaikų kardiologo, atliktas vaisiaus širdies ultragarsinis tyrimas (patologijų nenustatyta). Remiantis fetometrija, prognozuota vaisiaus kūno masė – 3 465 g, darinio matmenys – 14,5×12,6 cm.
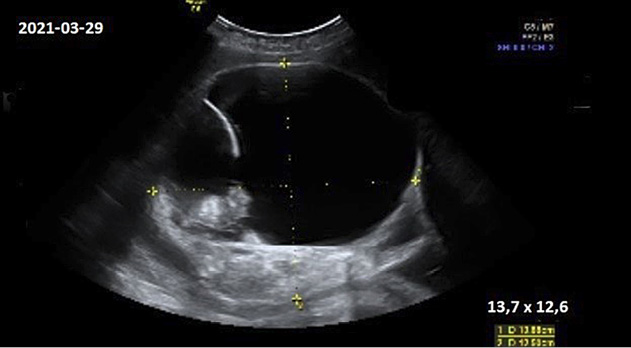
1 pav. Ultragarsinis teratomos vaizdas 36 nėštumo savaitę (13,7×12,6 cm dydžio heterogeninės struktūros darinys su intrapozityviais intarpais uodegikaulio srityje)
38 nėštumo savaitę dėl rando gimdoje po dviejų buvusių cezario pjūvių ir vaisiaus didelio naviko atlikta planinė cezario pjūvio operacija. Gimda įpjauta skalpeliu skersai, istmikokorporalinėje dalyje. Operacijos metu gimė gyvas moteriškosios lyties 4 960 g masės ir 50 cm ūgio naujagimis. Praėjus 1 min., naujagimis įvertintas 9 balais, po 5 min. taip pat 9 balais pagal Apgar skalę. Nustatytas virkštelės arterijos pH – 7,252. Naujagimio būklė – sunki dėl įgimtos anomalijos. Apžiūros metu nustatytas 18x14 cm dydžio kryžkaulio ir uodegikaulio srities darinys (įtemptas, paviršius iš dalies permatomas, matyti platus įvairaus diametro spindžių kraujagyslių tinklas) (2 pav.). Praėjus 1,5 val., naujagimis, stabilizavus jo būklę, perkeltas į Vilniaus universiteto ligoninės Santaros klinikų Neonatologijos centro Naujagimių intensyviosios terapijos skyrių toliau stebėti, tirti ir gydyti.
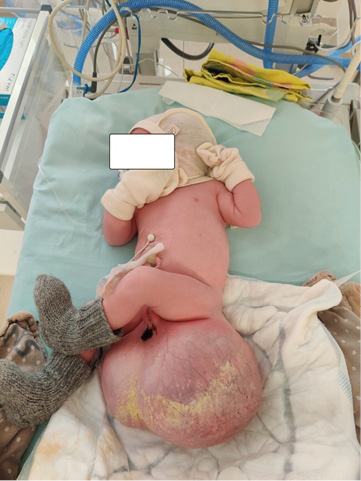
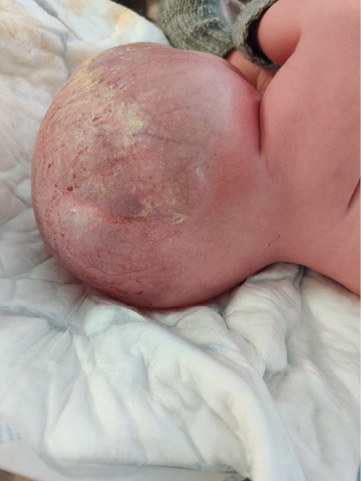
2 pav. Ką tik gimęs naujagimis (kryžkaulio ir uodegikaulio srities darinys – 18×14 cm dydžio; šlapinimosi funkcija nesutrikusi; analinė anga nustumta išorinių lytinių organų link, jos funkcija išlikusi; darinio oda iš dalies makroskopiškai sveika, iš dalies pertempta, paviršius permatomas, matyti platus įvairaus diametro spindžių kraujagyslių tinklas; paviršiaus defektų nėra)
Naujagimiui atlikta dubens organų magnetinio rezonanso tomografija, inkstų, antinksčių ir šlapimo pūslės, pilvo organų ultragarsiniai tyrimai, krūtinės ląstos ir pilvo apžvalginė rentgenogramos. Nustatyta I tipo gigantinė kryžmens ir uodegikaulio srities teratoma. Kitų organų ir sistemų anomalijų nerasta.
Antrą parą, taikant bendrąją nejautrą, teratoma pašalinta. Pirmiausia, aplink teratomą atliktas V formos odos pjūvis, prie teratomos prieita pasluoksniui. Išdalyti audiniai aplink uodegikaulį, jis pašalintas. Navikas atidalytas nuo tiesiosios žarnos bei kryžkaulio ir pašalintas. Atlikta sėdmenų minkštųjų audinių ir sėdmenų plastinė operacija. Žaizda susiūta pavienėmis siūlėmis. Vaizdas atlikus operaciją pateiktas 3 pav.
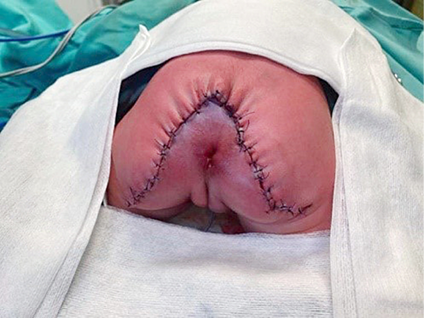
3 pav. Naujagimis, atlikus operaciją (būklė pašalinus didelę kryžkaulio ir uodegikaulio srities teratomą ir atlikus sėdmenų minkštųjų audinių ir sėdmenų plastinę operaciją)
Naujagimio kūno masė, atlikus operaciją, – 3 420 g. Teratoma svėrė apie 1 500 g.
Pooperacinė eiga sklandi, dvi paras po operacijos naujagimiui taikyta dirbtinė plaučių ventiliacija. Gydymui skirta: Fentanilio, Paracetamolio, Cefuroksimo (5 paras) intraveniškai, gerųjų bakterijų papildų. Žaizda dviejose vietose gijo antriniu būdu. Žaizdai lokaliai prižiūrėti skirtas Baneocino tepalas, Betadinas ir poliarizuotos šviesos terapija. Keturioliktą parą pašalinti likę pooperaciniai siūlai.
Naujagimis išleistas tęsti gydymo į namus 14 parą po teratomos pašalinimo operacijos. Išleidžiamas iš ligoninės naujagimis buvo žindomas krūtimi, normaliai šlapinosi ir tuštinosi. Histologinio tyrimo atsakymas – gerybinė nebrandi teratoma. Paskirta tolesnė vaikų chirurgo (praėjus 12 dienų) ir vaikų onkohematologo (kas 3 mėn.) kontrolė bei vaikų ortopedo konsultacija (po 2 mėn.).
Literatūros apžvalga
Vaisiaus kryžmens ir uodegikaulio srities teratomos (KUT) dažniausiai yra besimptomės. Jei teratomos augimas intensyvus ir (ar) teratoma auga į vaisiaus kūno vidų, navikas gali sukelti tiesiosios žarnos ar šlapimo pūslės obstrukciją [8]. Didelis navikas gali būti motinos (priešlaikinis gimdymas, gimdymo distocija, operacinio gimdymo rizika) ir vaisiaus (naviko plyšimas, tiesiosios žarnos ar šlapimo pūslės obstrukcija, vaisiaus širdies dekompensacija) akušerinių komplikacijų priežastis [4].
Kryžmens ir uodegikaulio srities teratomos klasifikuojamos remiantis JAV akademijos Vaikų chirurgų sekcijos klasifikacija. Klasifikacija apibūdina teratomos anatomiją, darinio pašalinimo sudėtingumą ir prognozę.
I tipas (dažnis – 47 proc.) – išoriniai augliai, kurių randama vaisiaus išorėje; gali turėti minimalų presakralinį komponentą. Labai retai yra piktybiniai.
II tipas (dažnis – 35 proc.) – dalis auglio yra vaisiaus išorėje, dalis – dubenyje, presakralinėje srityje.
III tipas (dažnis – 10 proc.) – auglys matyti vaisiaus išorėje, tačiau didžioji dalis lokalizuojasi viduje, užpildo vaisiaus dubenį ir pilvo ertmę.
IV tipas (dažnis – 8 proc.) – vidiniai augliai, kurių išoriškai nesimato; vaisiaus viduje jie lokalizuojasi presakralinėje srityje ir užpildo vaisiaus dubenį bei pilvo ertmę. Šio tipo augliai dažniausiai yra piktybiniai [9].
Pagrindinis KUT diagnostikos metodas – ultragarsinis vaisiaus tyrimas. Šis tyrimas yra saugus, greitas ir lengvai prieinamas.
Dažniausiai auglys nustatomas antrojo nėštumo trimestro metu, kai randamas polihidramnionas arba gimdos dydis smarkiai viršija nėštumo trukmę [2, 4]. Atliekant vaisiaus ultragarsinį tyrimą, aptinkama masė šalia distalinio stuburo galo. Gali būti nustatyta ir kitų struktūrinių anomalijų: hidronefrozė, tiesiosios žarnos stenozė ar kardiomegalija. Vaisiaus ultragarsinis tyrimas svarbus ne tik diagnozei patvirtinti, bet ir augančiam navikui toliau stebėti bei galimoms komplikacijoms nustatyti viso nėštumo metu [10]. Dažniausios KUT komplikacijos antenataliniu laikotarpiu: priešlaikinis gimdymas, naviko išplitimas, naviko kraujavimas ar plyšimas, polihidramnionas, placentomegalija, vaisiaus vandenė, širdies nepakankamumas, vaisiaus žūtis [11]. Dėl mechaninio spaudimo KUT gali turėti įtakos ir kitoms vaisiaus struktūroms bei jų vystymuisi. Minėtina obstrukcinė hidronefrozė, dubens raumenų hipoplazija, klubo sąnario hipoplazija [12].
Magnetinio rezonanso tomografija nėra pirmo pasirinkimo būtinas tyrimas, tačiau jis gali būti naudingas tiksliam naviko dydžiui, jo išplitimui, gretimų organų suspaudimui nustatyti bei KUT ir nervinio vamzdelio defektui (mielocistocelė arba mielomeningocelė) diferencijuoti. Prenatalinis tyrimas leidžia iš anksto parengti tolesnę nėštumo ir gimdymo priežiūros taktiką, numatyti preliminarius naujagimio tyrimus jam gimus, sudaryti gydymo planą ir įvertinti operacijos apimtį [13].
Gimdymo būdo pasirinkimas priklauso nuo auglio dydžio. Dažniausiai rekomenduojama nėštumą baigti atliekant planinę cezario pjūvio operaciją ne anksčiau negu 36 nėštumo savaitę, siekiant išvengti gimdymo distocijos, vaisiaus traumų ir naviko plyšimo. Jei dėl naviko dydžio, jo kraujotakos (ypač kai navikas solidinis, gausi kraujotaka) išsivysto vaisiaus širdies nepakankamumas, atsiranda kraujotakos dekompensacijos požymių, nėštumas gali būti baigiamas anksčiau. Gimdymo komplikacijos tiesiogiai koreliuoja su naviko dydžiu, nes kuo didesnis navikas, tuo didesnė rizika jam įplyšti, pradėti kraujuoti ir lemti gimdymo distociją [14].
Visiškas teratomos pašalinimas, įskaitant uodegikaulio rezekciją, yra pagrindinis KUT gydymo metodas. Geriausia operuoti naujagimį arba kūdikį iki dviejų mėnesių amžiaus. Labai svarbu neatidėti chirurginio gydymo, nes, laikui bėgant, išauga recidyvų ir supiktybėjimo rizika [15, 16].
Mokslinėje literatūroje išskiriamos ankstyvosios ir vėlyvosios pooperacinės komplikacijos. Ankstyvosioms pooperacinėms komplikacijoms priskiriama: pooperacinės žaizdos infekcija, dalinis arba visiškas žaizdos prasiskyrimas, šlapiuojanti žaizda, šlapimo takų infekcija. Minėtos komplikacijos nėra grėsmingos, jas pakankamai lengva valdyti. Keloidinis randas, antriniu būdu giję randai, šlapimo ar išmatų nelaikymas, eisenos sutrikimai, seksualinė disfunkcija ir ligos atsinaujinimas – vėlyvosios pooperacinės komplikacijos. Šioms komplikacijoms įtakos turi naviko lokalizacija, išplitimas, rezekcijos mastas ir chirurginės komplikacijos. Mokslinės literatūros duomenimis, urologinių komplikacijų pasitaiko dažniau negu anorektalinės disfunkcijos atvejų [17].
KUT recidyvuoja itin retai, tačiau yra keletas veiksnių, dėl kurių navikas gali atsinaujinti. Minėtina: neradikaliai pašalintas navikas, nepavykusi uodegikaulio rezekcija, auglio plyšimas ir jo turinio išsiliejimas į pilvo ertmę, piktybinių naviko komponentų neaptikimas. Iš visų atsinaujinusių KUT iki 40 proc. yra piktybinės. Per pirmuosius trejus gyvenimo metus recidyvų nustatoma maždaug 10–20 proc. pacientų. Reguliarios patikros yra būtinos mažiausiai 3,5 m. po operacijos [15, 18]. Vizito metu svarbu atlikti mažojo dubens ir tiesiosios žarnos tyrimą.
Alfa-fetoproteinas (AFP) yra vėžio žymuo, naudingas gerybinėms ir piktybinėms teratomoms atskirti antenataliniu laikotarpiu [2, 4]. AFP reikšmė taip pat svarbi prognozuojant likutinį naviką [15].
Retais atvejais operacija atliekama gimdoje, bet operuojama tik specializuotuose centruose ir tik tam tikrais atvejais, t. y. kai nėštumo trukmė iki 32 nėštumo savaitės ir KUT yra didelių matmenų, todėl kyla pavojus motinos ir vaisiaus sveikatai (vaisiaus širdies nepakankamumas ir vaisiaus vandenė) [19]. Galimi šie vaisiaus operacinio gydymo būdai: minimaliai invazyvūs (fetoskopinė lazerinė kraujagyslių obliteracija arba radiodažninė abliacija, kai nutraukiama naviko kraujotaka) ir vaisiaus operacija atveriant gimdos ertmę. Mokslinės literatūros duomenimis, po operacijos galimos šios komplikacijos: žaizdos ir gimdos infekcija, priešlaikinis vaisiaus vandenų nutekėjimas, kraujavimas, priešlaikinis gimdymas ir poreikis skubiai atlikti cezario pjūvį. Labai svarbu įvertinti procedūros naudos ir rizikos santykį [20].
Histologiškai KUT klasifikuojamos į subrendusias teratomas (gerai diferencijuoti audiniai, tokie kaip kaulas, dantys ir plaukai), nesubrendusias teratomas (embriono komponentai arba nevisiškai diferencijuotos struktūros, dėl kurių didėja auglio piktybiškumo rizika) ir piktybines teratomas (trynio maišo navikas, choriokarcinoma ir kt.) [21, 22]. KUT piktybiškumas susijęs su naviko anatominiu tipu ir paciento amžiumi operacijos metu. I tipo navikai turi mažiausią, IV tipo – didžiausią piktybiškumo riziką. Remiantis tyrimų rezultatais, galima teigti, kad piktybinių navikų nustatoma 7–10 proc. pacientų, operuotų iki 2 mėn. amžiaus, ir 48–67 proc. pacientų, gydytų vyresniame negu 2 mėn. amžiuje. Minėti duomenys patvirtina, kad pacientai, kuriems nustatoma KUT, chirurginiu būdu turi būti gydomi kuo anksčiau, vos gimę [23]. Keletas tyrimų parodė, kad pacientų išgyvenamumas, diagnozavus piktybinę KUT, smarkiai pagerėjo naudojant naujas chemoterapijos schemas [23].
Apibendrinimas
Esant kryžmens ir uodegikaulio srities teratomai, labai svarbu laiku atlikta prenatalinė diagnostika, leidžianti numatyti tinkamiausią priežiūros taktiką, gimdymo terminą ir būdą, išvengti vaisiaus ir naujagimio mirties. Daugiaprofilinės medikų komandos priežiūra ir šios priežiūros tęstinumas – itin reikšminga, siekiant geriausių rezultatų. Ankstyvoji diagnostika ir chirurginis gydymas daugeliu atvejų lemia geras išeitis. Prognozė priklauso nuo diagnozės nustatymo laiko, komplikacijų perinataliniu laikotarpiu, naviko piktybiškumo ir chirurginės intervencijos gimus sunkumo.
Literatūra
1. Gucciardo L, Uyttebroek A, De Wever I, Renard M, Claus F, Devlieger R, Lewi L, De Catte L, Deprest J. Prenatal assessment and management of sacrococcygeal teratoma. Prenat Diagn 2011; 31(7): 678–688.
2. Patil PS, Kothari P, Gupta A, Dikshit V, Kamble R, Kekre G, Deshmukh S. Retroperitoneal Mature Cystic Teratoma in a Neonate: A Case Report. J Neonatal Surg 2016; 5(2): 15.
3. Abouzeid AA, Mohammad SA, Elsherbeny M, Radwan NA, El-Naggar O. Preoperative Grading of Sacrococcygeal Teratoma: A Roadmap to Successful Resection. J Neonatal Surg 2017; 6(4): 75.
4. Mondal M, Biswas B, Roy A, Ari A, Nayek K, Datta AK, Rana KS, Banerji N. A neglected case of Sacrococcygeal teratoma in a neonate. Asian J Med Sci 2015; 6(2): 108–110.
5. Savitri QM, Prihartono S, Harahap A. Giant sacrococcygeal teratoma in newborn: A rare case. J Pediatr Surg Case Rep 2019; 47: 101223.
6. PDQ Pediatric Treatment Editorial Board. Childhood Extracranial Germ Cell Tumors Treatment (PDQ®): Health Professional Version. In: PDQ Cancer Information Summaries [Internet]. Bethesda (MD): National Cancer Institute (US), 2002. Available at: <http://www.ncbi.nlm.nih.gov/books/NBK65877/>.
7. Killen DA. Sacrococcygeal Teratoma in the Adult. Arch Surg 1964; 88(3): 425.
8. Isaacs H. Perinatal (fetal and neonatal) germ cell tumors. J Pediatr Surg 2004; 39(7): 1003–1013.
9. Altman RP, Randolph JG, Lilly JR. Sacrococcygeal teratoma: American Academy of Pediatrics Surgical Section Survey – 1973. J Pediatr Surg 1974; 9(3): 389–398.
10. Diagnosis of sacrococcygeal teratoma using two and three-dimensional ultrasonography: two cases reported and a literature review. Med Ultrason [Internet] 2014; 16(3). Available at: <http://www.medultrason.ro/diagnosis-of-sacrococcygeal-teratoma-using-two-and-three-dimensional-ultrasonography-two-cases-reported-and-a-literature-review/>.
11. Holterman AX, Filiatrault D, Lallier M, Youssef S. The natural history of sacrococcygeal teratomas diagnosed through routine obstetric sonogram: A single institution experience. J Pediatr Surg 1998; 33(6): 899–903.
12. Yoon HM, Byeon SJ, Hwang JY, Kim JR, Jung AY, Lee JS, Yoon HK, Cho YA. Sacrococcygeal teratomas in newborns: a comprehensive review for the radiologists. Acta Radiol 2018; 59(2): 236–246.
13. Yu JA, Sohaey R, Kennedy AM, Selden NR. Terminal Myelocystocele and Sacrococcygeal Teratoma: A Comparison of Fetal Ultrasound Presentation and Perinatal Risk. Am J Neuroradiol 2007; 28(6): 1058–1060.
14. Okada T, Sasaki F, Cho K, Honda S, Naito S, Hirokata G, Todo S. Management and outcome in prenatally diagnosed sacrococcygeal teratomas. Pediatr Int 2008; 50(4): 576–580.
15. Cheikh D, Ibrahima D, Samba F, Oumar N, Omar S, Gabriel N. Giant Sacrococcygeal Teratoma in New Born: Management of Two Cases in an Underdeveloped Country. Ann Surg Perioper Med 2017; 1(1). Available at: <https://scitemed.com/article/401/scitemed-aspm-2018-00056>.
16. Legbo JN, Opara WE, Legbo JF. Mature sacrococcygeal teratoma: case report. Afr Health Sci 2008; 8(1): 54–57.
17. Yadav DK, Acharya SK, Bagga D, Jain V, Dhua A, Goel P. Sacrococcygeal Teratoma: Clinical Characteristics, Management, and Long-term Outcomes in a Prospective Study from a Tertiary Care Center. J Indian Assoc Pediatr Surg 2020; 25(1): 15–21.
18. Pringle KC, Kitagawa H. Sacrococcygeal Teratoma. In: Puri P, Höllwarth ME, eds. Pediatric Surgery. Berlin, Heidelberg: Springer Berlin Heidelberg, 2019, p. 439–443 (Springer Surgery Atlas Series). Available at: <http://link.springer.com/10.1007/978-3-662-56282-6_51>.
19. Roybal JL, Moldenhauer JS, Khalek N, Bebbington MW, Johnson MP, Hedrick HL, Adzick NS, Flake AW. Early delivery as an alternative management strategy for selected high-risk fetal sacrococcygeal teratomas. J Pediatr Surg 2011; 46(7): 1325–1332.
20. Van Mieghem T, Al-Ibrahim A, Deprest J, Lewi L, Langer JC, Baud D, O’Brien K, Beecroft R, Chaturvedi R, Jaeggi E, Fish J, Ryan G. Minimally invasive therapy for fetal sacrococcygeal teratoma: case series and systematic review of the literature. Ultrasound Obstet Gynecol 2014; 43(6): 611–619.
21. Marina NM, Cushing B, Giller R, Cohen L, Lauer SJ, Ablin A, Weetman R, Cullen J, Rogers P, Vinocur C, Stolar C, Rescorla F, Hawkins E, Heifetz S, Rao PV, Krailo M, Castleberry RP. Complete Surgical Excision Is Effective Treatment for Children With Immature Teratomas With or Without Malignant Elements: A Pediatric Oncology Group/Children’s Cancer Group Intergroup Study. J Clin Oncol 1999; 17(7): 2137–2143.
22. Benachi A, Durin L, Vasseur Maurer S, Aubry MC, Parat S, Herlicoviez M, Nihout-Fekete C, Dumez Y, Dommerques M. Prenatally diagnosed sacrococcygeal teratoma: a prognostic classification. J Pediatr Surg 2006; 41(9): 1517–1521.
23. Niramis R, Anuntk osol M, Buranakitjaroen V, Tongsin A, Mahatharadol V, Poocharoen W, La-Orwong S, Tiansri K. Long-Term Outcomes of Sacrococcygeal Germ Cell Tumors in Infancy and Childhood. Surg Res Pract 2015; 2015: 1–8.