Lietuvos chirurgija ISSN 1392–0995 eISSN 1648–9942
2026, vol. 25(1), pp. 74–81 DOI: https://doi.org/10.15388/LietChirur.2026.25(1).9
Netrauminis abipusis girnelės savojo raiščio plyšimas: klinikinis atvejis ir literatūros apžvalga
Gustas Jonaitis
Vilniaus universitetas, Medicinos fakultetas, Vilnius, Lietuva
Vilnius University, Faculty of Medicine, Vilnius, Lithuania
El. paštas jonaitisgustas@gmail.com
Giedrius Petryla
Vilniaus universitetas, Medicinos fakultetas, Klinikinės medicinos institutas,
Reumatologijos, ortopedijos-traumatologijos ir rekonstrukcinės chirurgijos klinika, Vilnius, Lietuva
Vilnius University, Faculty of Medicine, Institute of Clinical Medicine, Clinic of Rheumatology,
Orthopaedics Traumatology and Reconstructive Surgery, Vilnius, Lithuania
Respublikinė Vilniaus universitetinė ligoninė, Ortopedijos ir traumatologijos centras, Vilnius, Lietuva
Republican Vilnius University Hospital, Centre of Orthopaedics and Traumatology, Vilnius, Lithuania
El. paštas giedrius.petryla@rvul.lt
Paulius Kanopa
Vilniaus universitetas, Medicinos fakultetas, Klinikinės medicinos institutas,
Reumatologijos, ortopedijos-traumatologijos ir rekonstrukcinės chirurgijos klinika, Vilnius, Lietuva
Vilnius University, Faculty of Medicine, Institute of Clinical Medicine, Clinic of Rheumatology,
Orthopaedics Traumatology and Reconstructive Surgery, Vilnius, Lithuania
Respublikinė Vilniaus universitetinė ligoninė, Ortopedijos ir traumatologijos centras, Vilnius, Lietuva
Republican Vilnius University Hospital, Centre of Orthopaedics and Traumatology, Vilnius, Lithuania
El. paštas paulius.kanopa@rvul.lt
Santrauka. Įvadas. Abipusis girnelės savojo raiščio plyšimas – itin reta trauma, mokslinėje literatūroje aprašomi tik pavieniai atvejai. Šios traumos rizika didėja sergant sisteminėmis ligomis, pavyzdžiui, sistemine raudonąja vilklige, taip pat vartojant kortikosteroidus, nes jie sukelia raiščio kolageno skaidulų degeneraciją. Plyšus girnelės savajam raiščiui, sutrinka kelio tiesiamasis mechanizmas, todėl būtinas chirurginis gydymas. Klinikinis atvejis. Straipsnyje pristatomas 50 m. pacientės, sergančios sistemine raudonąja vilklige ir periodiškai gydomos kortikosteroidais, atvejis. Moteris kreipėsi į gydymo įstaigą dėl abiejų kelių sąnarių nestabilumo. Klinikinio ištyrimo metu abiejuose keliuose nustatytas tiesiamojo mechanizmo sutrikimas ir aukšta girnelės padėtis. Būklė patvirtinta rentgeno tyrimu – apskaičiuotas Insallio ir Salvati santykis (dešiniojo kelio – 2,11, kairiojo kelio – 1,94). Atlikus magnetinio rezonanso tomografijos tyrimą, diagnozuotas didelio laipsnio abiejų girnelių savojo raiščio dalinis plyšimas. Nustačius chirurginio gydymo indikacijas, atliktas dešiniojo kelio girnelės savojo raiščio kombinuotas vientisumo atkūrimas. Taikytas pirminis susiuvimas ir augmentacija, naudojant vidinio tvirtinimo metodiką. Pasiekta stabili fiksacija, tačiau po mėnesio pasireiškė komplikacija – lateralinio inkaro migracija. Vis dėlto tiesiamasis mechanizmas išliko nesutrikęs. Išvados. Abipusis girnelės savojo raiščio plyšimas turėtų būti įtariamas pacientams, kurie skundžiasi kelio tiesiamojo mechanizmo sutrikimu. Ši trauma diagnozuojama atliekant šoninę kelio sąnario rentgenogramą (30° fleksija), o kilus abejonių dėl diagnozės, atliekama magnetinio rezonanso tomografija. Visiški ir didelio laipsnio daliniai plyšimai turėtų būti gydomi chirurginiu būdu. Tinkamiausia pooperacinė reabilitacija dar nėra pakankamai ištirta.
Reikšminiai žodžiai: abipusis girnelės savojo raiščio plyšimas, sisteminė raudonoji vilkligė, kortikosteroidai, kelio tiesiamasis mechanizmas, vidinis tvirtinimas.
Atraumatic Bilateral Patellar Tendon Rupture: A Case Report and Review of the Literature
Abstract. Introduction. Bilateral patellar tendon rupture is rare injury, with only sporadic cases reported in the literature. Systemic diseases, such as Systemic Lupus Erythematosus, and corticosteroid administration are significant risk factors for this injury, as they contribute to collagen fiber deterioration in the tendon. Rupture of the patellar tendon disrupts the knee’s extensor mechanism, often requiring surgical intervention. Case report. This article presents the case of a 50-year-old female with a history of Systemic Lupus Erythematosus and periodic corticosteroid treatment, who presented with instability in both knee joints. Clinical examination revealed dysfunction of the extensor mechanism and high-riding patella bilaterally. This condition was confirmed by radiography, with the Insall-Salvati Ratio measuring 2.11 on the right knee and 1.94 on the left knee. Magnetic resonance imaging confirmed a high-grade partial rupture of both patellar tendons. Surgical intervention was indicated, leading to a combined repair of the right patellar tendon. The technique involved primary suturing combined with augmentation using internal bracing method. Stable fixation was achieved, however, a complication of lateral anchor migration occurred one month postoperatively. Despite this, the extensor mechanism integrity remained preserved. Conclusions. Bilateral patellar tendon rupture should be suspected in patients presenting with impaired knee extensor function. Diagnosis relies primarily on lateral knee radiography (at 30° flexion), with magnetic resonance imaging used for confirmation. Complete and high-grade partial ruptures should be managed surgically. Optimal postoperative rehabilitation protocols require further investigation.
Keywords: bilateral patellar tendon rupture, systemic lupus erythematosus, corticosteroids, knee extensor mechanism, internal brace, suture augmentation.
Received: 2025-12-02. Accepted: 2025-12-12.
Copyright © 2026 Gustas Jonaitis, Giedrius Petryla, Paulius Kanopa. Published by Vilnius University Press. This is an Open Access article distributed under the terms of the Creative Commons Attribution Licence, which permits unrestricted use, distribution, and reproduction in any medium, provided the original author and source are credited.
Įvadas
Abipusis girnelės savojo raiščio plyšimas yra ypač reta trauma. Net ir vienos pusės girnelės savojo raiščio plyšimas diagnozuojamas mažiau negu 0,5 proc. bendrosios populiacijos, o mokslinėje literatūroje aprašomi tik pavieniai abipusio plyšimo atvejai [1, 2]. Girnelės savojo raiščio storis sagitalinėje plokštumoje yra 4‒7 mm, todėl tai tvirta struktūra, kuri įprastai neplyšta esant normaliai fiziologinei būklei [3]. Tam, kad sveikas girnelės savasis raištis plyštų, reikia, jog jį veiktų jėga, 17,5 karto viršijanti žmogaus kūno masę [4]. Mokslinėje literatūroje dažniausiai minimi šios traumos rizikos veiksniai skirstomi į tris grupes: sisteminės ligos (pavyzdžiui, sisteminė raudonoji vilkligė ar reumatoidinis artritas), lėtinis raiščių mikrotraumavimas ir steroidų vartojimas. Šie veiksniai sukelia mikrostruktūrinių pakitimų, dėl kurių susilpnėja raiščių kolageno skaidulos [2]. Plyšus girnelės sausgyslei, pažeidžiamas kelio tiesiamasis mechanizmas, todėl atsiranda reikšmingų funkcinių ir eisenos sutrikimų, kuriems dažniausiai reikia chirurginio gydymo [5].
Straipsnyje pristatomas 50 m. pacientės, sergančios sistemine raudonąja vilklige ir gydomos kortikosteroidais bei biologine terapija, atvejis. Moteriai diagnozuotas abiejų girnelių savojo raiščio plyšimas. Darbo tikslas ‒ atkreipti dėmesį į nespecifinę abiejų girnelių savojo raiščio plyšimo kliniką, priminti radiologinius ypatumus ir aptarti galimus gydymo būdus bei jų indikacijas.
Klinikinis atvejis
50 m. pacientė, nuo vaikystės serganti sistemine raudonąja vilklige (SRV) ir gydoma biologine terapija, taip pat periodiškai prednizolonu, kreipėsi į gydytoją ortopedą traumatologą dėl abiejų kelių sąnarių nestabilumo. Ilga sisteminės ligos trukmė lėmė progresuojančius įvairių sričių skausmus. Pacientės pėdos ir čiurnos buvo daug kartų operuotos dėl raiščių pažeidimų, išsivysčiusių dėl jungiamojo audinio ligos ir periodinio kortikosteroidų vartojimo ligai paūmėjus. Gydytojo ortopedo traumatologo konsultacijos metu pacientė skundėsi abiejų kelių sąnarių nestabilumu, sutrikusiu vaikščiojimu ir nežymiu kelių tinimu. Fizinio ištyrimo metu nustatyta, kad pacientė negali visiškai ištiesti kojų; taip pat fiksuota labai aukšta tiek dešiniosios, tiek kairiosios girnelės padėtis, apčiuopti šlaunikaulio krumpliai, nustatyta tuščia vaga. Kojų hiperekstenzijos ir keturgalvio raumens kontraktūrų nepastebėta. Siekiant tiksliau įvertinti pacientės būklę, pasitelktas instrumentinis tyrimas ‒ rentgenografija, kuria diagnozuota abiejų girnelių labai aukšta padėtis (lot. patella alta) (1 pav.). Apskaičiuotas Insallio ir Salvati indeksas: dešiniosios girnelės ‒ 2,11, kairiosios ‒ 1,94 (2 pav.). Įtartas visiškas abiejų girnelių savųjų raiščių plyšimas. Atlikus magnetinio rezonanso tomografiją (MRT), nustatyti itin išilgėję abu raiščiai. Diagnozė ‒ didelio laipsnio abiejų girnelių savųjų raiščių dalinis plyšimas. Pacientei rekomenduotas operacinis gydymas, siekiant atkurti sutrikusią vaikščiojimo funkciją ir pagerinti gyvenimo kokybę.

1 pav. Tiesinėje rentgenogramoje matyti abiejų kelių labai aukšta girnelių padėtis
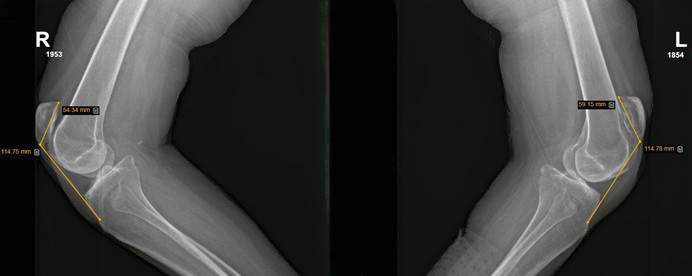
2 pav. Šoninėse rentgenogramose, atliktose esant abiem kelio sąnariams, sulenktiems 30° kampu, apskaičiuoti dešiniosios ir kairiosios girnelių Insallio ir Salvati indeksai
Dėl prieš mėnesį operuotos kairiosios čiurnos ir pėdos nuspręsta pirmiausia operuoti tik dešiniosios girnelės sausgyslę. Operacijos metu iš pradžių atlikta girnelės savojo raiščio rekonstrukcija, naudojant pusgyslinio ir grakščiojo raumenų autotransplantatus, tačiau dėl prastos sausgyslių būklės ji buvo nesėkminga. Dėl šios priežasties pasirinkta kombinuota girnelės savojo raiščio atkūrimo technika, apimanti pirminį susiuvimą ir augmentaciją, taikant vidinio tvirtinimo (angl. internal bracing) metodiką. Plyšęs raištis apsiūtas ir fiksuotas prie girnelės per transkaulinius kanalus, taip atkuriant jo ilgį ir anatominį vientisumą. Taip pat atlikta priekyje susidariusios klostės plastika. Siekiant papildomai sustiprinti operuojamą sritį, naudotas 1,3 mm storio inkarinis siūlas ‒ pinta didelės molekulinės masės sintetinė polietileno juosta, atliekanti vidinio tvirtinimo funkciją. Siūlas proksimaliai per kaulinį tunelį stipriai pritvirtintas prie girnelės, o distaliai ‒ prie blauzdikaulio šiurkštumos, panaudojant du įsukamus 4,5 mm inkarus. Baigus operaciją, pasiekta stabili fiksacija, atlaikiusi 90° kelio sulenkimą. Tai patvirtino sėkmingą tiesiamojo mechanizmo vientisumo atkūrimą. Atlikus rentgeno kontrolę, nustatyta, kad girnelė yra normalioje padėtyje, įsistato į vagą, Insallio ir Salvati indeksas ‒ apie 1 (3, 4 pav.).
3  4
4 
3 pav. Kontrolinė tiesinė dešiniojo kelio sąnario rentgenograma po operacijos. Girnelė yra geroje padėtyje
4 pav. Kontrolinė šoninė dešiniojo kelio sąnario rentgenograma po operacijos. Girnelė yra geroje padėtyje
Po operacijos pacientei 8 savaites taikyta imobilizacija KA 3‒4 įtvaru. Šio įtvaro privalumas ‒ galimybė fiksuoti kelio sąnarį reikiamu kampu. Iš karto po operacijos pacientei leista minti ekstenzijoje imobilizuotą operuotą koją visu svoriu. Nuo 3 savaitės rekomenduota pasyviai lenkti kelią iki 15°, nuo 4 savaitės ‒ didinti iki 30°, nuo 5 savaitės ‒ iki 60°, nuo 6 savaitės ‒ iki 90°. Nuo 7 savaitės pradėta taikyti reabilitacija.
Praėjus mėnesiui po operacijos, kontrolės metu pacientė dešiniąją koją lenkė 70‒80°, visiškai ištiesė, ištiestą galėjo pakelti į viršų ir išlaikyti. Atlikus rentgeno tyrimą, nustatyta komplikacija ‒ lateralinio inkaro migracija (5 pav.). Kadangi medialinis inkaras išliko savo vietoje, tiesiamasis kelio mechanizmas nesutriko. Tolesnio stebėjimo metu, praėjus pusei metų po operacijos, rentgenogramoje nustatyta šiek tiek paaukštėjusi girnelės padėtis (6 pav.), tačiau pacientė gebėjo visiškai ištiesti koją, fleksija siekė 115°, o dešinysis kelis buvo daug stabilesnis negu prieš operaciją. Visiškai sugijus dešiniosios girnelės savajam raiščiui ir esant geram rezultatui, planuojama analogiška kairiosios kojos girnelės savojo raiščio operacija.
5  6
6 
5 pav. Šoninė rentgenograma, praėjus mėnesiui po operacijos. Matyti lateralinio inkaro migracija
6 pav. Šoninė rentgenograma, praėjus pusei metų po operacijos. Matyti lateralinio inkaro migracija ir aukštesnė girnelės padėtis
Diskusija
Kelio sąnario tiesiamojo mechanizmo sutrikimą gali lemti trys priežastys: keturgalvio raumens sausgyslės plyšimas, girnelės lūžis arba girnelės savojo raiščio plyšimas. Dažniausiai šis mechanizmas sutrinka lūžus girnelei, gerokai rečiau ‒ plyšus girnelės savajam raiščiui (atitinkamai 77,5 proc. ir 13,5 proc. visų atvejų) [6]. Remiantis sistemine apžvalga nustatyta, kad patologija dažniausiai būdinga vyrams trečiajame‒ketvirtajame gyvenimo dešimtmečiais [2]. Abipusio girnelių sausgyslių plyšimo rizika didėja esant tokiems veiksniams kaip kortikosteroidų vartojimas, metaboliniai sindromai, autoimuninės ligos, lėtinis inkstų nepakankamumas ir lėtinė mikrotrauma, dėl kurios atsiranda mikroplyšimų, lemiančių raiščio degeneraciją [2]. Dėl šių priežasčių nusilpęs girnelės savasis raištis gali plyšti net ir esant minimaliai traumai [5]. Girnelės savojo raiščio plyšimas įvyksta dėl kelio tiesiamojo mechanizmo mechaninės perkrovos, kai jėga, sukelianti kelio lenkimą, veikia prieš ekscentriškai susitraukusį keturgalvį raumenį [7].
Priklausomai nuo to, ar visiškai plyšo girnelės savasis raištis, skiriasi šios traumos klinika. Pacientas gali skųstis skausmu, visiškai ar iš dalies ribotu kelio ištiesimu, kelio patinimu. Klinikinio ištyrimo metu gali būti apčiuopiama ne vientisa sausgyslė ir nustatoma aukšta girnelės padėtis [2]. Abipusis girnelių savųjų raiščių plyšimas kartais lieka nediagnozuotas esant daliniam raiščių pažeidimui dėl indolentiškos klinikinės eigos ir silpnai išreikštų simptomų [5]. Be to, traumai įvykus abiejuose keliuose, dislokuota girnelė gali likti nepastebėta, nes nėra sveiko kelio, su kuriuo būtų galima palyginti [2]. Siwekas ir Rao [8] nurodo, kad 38 proc. pacientų, patyrusių abiejų girnelių savųjų raiščių plyšimą, iš pradžių nustatyta netinkama diagnozė. Dėl šios priežasties, įtarus kelio tiesiamojo mechanizmo pažeidimą ir siekiant pateikti tikslią diagnozę, svarbu taikyti vaizdinius tyrimus.
Diagnostikai ypač svarbi šoninė kelio sąnario rentgenograma, atliekama keliui esant sulenktam 30° kampu. Rentgenogramoje nustatomas Insallio ir Salvati santykis. Tai girnelės sausgyslės ilgio (nuo apatinio girnelės poliaus iki sausgyslės prisitvirtinimo prie blauzdikaulio šiurkštumos) ir girnelės ilgio (nuo viršutinio iki apatinio poliaus) santykis, naudojamas girnelės aukščiui kelio sąnario atžvilgiu įvertinti. Normalus santykis yra 0,8‒1,2; esant santykiui, didesniam negu 1,2, diagnozuojama patella alta ‒ aukšta girnelės padėtis [2]. Taip pat diagnostikai gali būti taikomi ultragarsinis tyrimas ar magnetinio rezonanso tomografija (MRT). Sveika sausgyslė ultragarsu įprastai matoma kaip vientisa, hiperechogeninė skaidulinė struktūra, jungianti girnelę ir blauzdikaulio šiurkštumą. Plyšimai matomi kaip hipoechogeninės sritys. Normalaus hiperechogeninio vaizdo nutrūkimas, apimantis visą sausgyslės storį, patvirtina visiško plyšimo diagnozę. Daliniai sausgyslės plyšimai gali būti kiekybiškai įvertinami išmatuojant hipoechogeninės pažaidos ilgį hiperechogeninėje sausgyslės struktūroje, vertinant ją išilginėje projekcijoje. Echoskopija yra greitas ir nebrangus tyrimas, tačiau jos rezultatų patikimumas, diagnozuojant sausgyslės plyšimus, diskutuotinas, nes tyrimo tikslumas priklauso nuo tyrimą atliekančio specialisto įgūdžių [5]. Vadinamuoju auksiniu standartu, vertinant ūmines kelio tiesiamojo mechanizmo traumas, laikoma MRT [9]. Atlikus MRT, galima tiksliai diferencijuoti visišką ir dalinį plyšimą ‒ šis tyrimas ne tik patvirtina patella alta diagnozę ir leidžia tiksliau nustatyti Insallio ir Salvati santykį, bet ir įvertinti gretimų struktūrų topografiją bei susijusius pažeidimus [2]. Esant daliniam plyšimui, MRT leidžia tiksliai nustatyti, kiek procentiškai plyšęs sausgyslės storis, o tai padeda parinkti tolesnį gydymą [10].
Plyšusios girnelės sausgyslės gydymo taktika priklauso nuo pažeidimo apimties ‒ ar plyšimas yra dalinis, ar visiškas. Dalinis plyšimas įprastai gydomas konservatyviai, jei išsaugotas kelio tiesiamasis mechanizmas. Traumuota galūnė imobilizuojama visiškai ištiestoje padėtyje, naudojant reguliuojamo kampo kelio įtvarą, o pacientui traumuotą koją leidžiama minti visu svoriu [5]. Golmano ir kt. [10] atlikto tyrimo duomenimis, chirurginis gydymas indikuotinas, kai nustatomas didesnis negu 55 proc. sausgyslės storio plyšimas. Vis dėlto tinkamiausias laikas daliniam girnelės savojo raiščio plyšimui operuoti nėra aiškiai nustatytas [5]. Visiško girnelės savojo raiščio plyšimo standartinis gydymas ‒ chirurginis audinio vientisumo atkūrimas, kurį rekomenduojama atlikti kuo greičiau nustačius traumą, siekiant paspartinti gijimą ir reabilitaciją [2]. Girnelės savasis raištis gali būti atkuriamas chirurgiškai, tiesiogiai susiuvant pirminiu būdu, arba atliekant raiščio rekonstrukciją, prireikus papildomai taikant augmentaciją [2, 5]. Itin svarbu tinkamai fiksuoti siūlėmis sausgyslės kraštus. Tam naudojamos Krackowo, Masono ir Alleno ar Bunnelio siuvimo technikos [11]. Susiuvus raiščio kraštus, siūlės dažniausiai fiksuojamos taikant transkaulinius tunelius. Vis dėlto nustatyta, kad siūlės inkaro (angl. suture anchor) fiksacija yra pranašesnė, nes pasižymi mažesniu tarpo formavimusi veikiant ciklinėmis apkrovoms [12]. Esant raiščio pažeidimui, kai susiūti abiejų sausgyslės galų pirminiu būdu neįmanoma, galima taikyti rekonstrukciją naudojant autotransplantatus arba alotransplantatus. Rekonstrukcijai naudojami autotransplantatai gali būti paimti iš grakščiojo, Achilo, pusgyslinio, keturgalvio ar padinio raumens [2]. Esant prastos kokybės sausgyslių kraštams, dėl kurių pirminė sausgyslės kraštų adaptacija siuvant yra nepakankamai tvirta, papildomai gali būti taikoma augmentacija siūlėmis, viela ar autogeninaiais transplantatais. Esant recidyvui ar prastai sausgyslės kokybei, gali būti naudojama viela, apjuosianti girnelę ir fiksuojama prie blauzdikaulio šiurkštumos [5]. Viena iš naujausių augmentacijos metodikų yra vidinis tvirtinimas, kai naudojamas didelio patvarumo inkarinis siūlas ir bemazgiai inkarai. Tai užtikrina didesnį biomechaninį stabilumą, greitesnį pooperacinį mobilumą ir ankstyvą funkcinį atsistatymą [5, 13]. Augmentacija sumažina apkrovą siūlių vietoje, todėl mažėja tarpo formavimosi rizika ir galima anksčiau pradėti reabilitaciją.
Reabilitacijos protokolai rekomenduoja anksti pradėti didinti operuoto kelio judesių amplitudę, siekiant išvengti sąstingio, lėtinio skausmo ir silpnumo, susijusio su ilgalaike imobilizacija. Anksti pradėjus judinti sąnarį, skatinamas sausgyslės gijimas, gali sutrumpėti bendrasis reabilitacijos laikas ir pagreitėti galūnės jėgos atsistatymas [5]. Paciento operuotas kelis imobilizuojamas naudojant kelio įtvarą. Pirmąsias dvi savaites po operacijos pacientui leidžiama minti imobilizuotą koją visiškoje ekstenzijoje tiek, kiek jis geba toleruoti. Kitas keturias savaites pasyvi kelio sąnario lenkimo amplitudė palaipsniui didinama iki 90°. Po 6 savaičių reabilitacijos tikslas ‒ palaipsniui leisti minti sulenktą koją visu svoriu ir pradėti atlikti aktyvius pratimus, didinančius judesių amplitudę. Vėliau taikoma kineziterapija, stiprinami gilieji raumenys, kol pacientas gali grįžti prie įprastos kasdienės veiklos [14].
Kita vertus, ankstyva traumuotos galūnės apkrova visu svoriu siejama su galimu komplikacijų išsivystymu. Sisteminė apžvalga [2], apėmusi 45 atvejus, atskleidė, kad iš ٤٥ pacientų, operuotų dėl abiejų girnelių savojo raiščio plyšimo, trims pasireiškė komplikacijos, susijusios su tiesiamojo mechanizmo pažeidimu. Dviem pacientams pradėjus minti operuotą koją savaitę po operacijos išsirovė siūliniai inkarai, vienam pacientui apkrovą pradėjus po dviejų savaičių pakartotinai plyšo girnelės savasis raištis. Chirurginis girnelės savojo raiščio plyšimo atkūrimas siejamas su gerais pooperaciniais rezultatais [5, 15], tačiau būtina atlikti daugiau klinikinių tyrimų, vertinančių pooperacinį laikotarpį, siekiant nustatyti tinkamiausią laiką, kada galima saugiai atnaujinti traumuotos galūnės apkrovą.
Išvados
Abiejų girnelių savojo raiščio plyšimas yra reta trauma, kurią reikėtų įtarti pacientams, besiskundžiantiems kelio tiesiamojo mechanizmo sutrikimu. Svarbiausias tyrimas šiai traumai diagnozuoti ‒ šoninė kelio sąnario rentgenograma, atliekama keliui esant sulenktam 30° kampu. Kilus abejonių dėl diagnozės, atliekama magnetinio rezonanso tomografija. Daliniai raiščio plyšimai gali būti sėkmingai gydomi laikinai imobilizavus ištiestą galūnę ir taikant reabilitaciją. Visiški ir didelio laipsnio daliniai plyšimai turėtų būti gydomi chirurginiu būdu. Daugumoje mokslinės literatūros šaltinių skatinama ankstyva operuotos kojos apkrova visu svoriu, tačiau tinkamiausia pooperacinės reabilitacijos strategija dar nėra galutinai nustatyta.
Autorių indėlis
Gustas Jonaitis ‒ konceptualizavimas, tyrimas, vizualizacija, rašymas (pirminio rankraščio rengimas).
Giedrius Petryla ‒ konceptualizavimas, rašymas (peržiūra ir redagavimas).
Paulius Kanopa ‒ konceptualizavimas, rašymas (peržiūra ir redagavimas).
Literatūra
1. Moura DL, Marques JP, Pinheiro JP, Fonseca F. Total bilateral ruptures of the knee extensor apparatus. Revista Brasileira de Ortopedia (English Edition) 2017; 52(6): 663–669.
2. Fernandes A, Rufino M, Hamal D, Mousa A, Fossett E, Cheema KS. Simultaneous bilateral patellar tendon rupture: A systematic review. Cureus 2023; 15(7): e41512.
3. Nishida Y, Nishino T, Tanaka K, Onishi S, Kanamori A, Yamazaki M. An objective measure of patellar tendon thickness based on ultrasonography and MRI in university athletes. J Clin Med 2021; 10(18): 4092.
4. Zernicke RF, Garhammer J, Jobe FW. Human patellar-tendon rupture. JBJS 1977; 59(2): 179.
5. Brinkman JC, Reeson E, Chhabra A. Acute patellar tendon ruptures: An update on management. J Am Acad Orthop Surg Glob Res Rev 2024; 8(4): 24.00060.
6. Lyons JG, Mian HM, Via GG, Brueggeman DA, Krishnamurthy AB. Trends and epidemiology of knee extensor mechanism injuries presenting to United States emergency departments from 2001 to 2020. Phys Sportsmed 2023; 51(2): 183–192.
7. Yüce A, Yerli M, Mısır A. The injury mechanism of knee extensor mechanism rupture in professional athletes: A video analysis study. Indian J Orthop 2022; 56(10): 1737–1744.
8. Siwek CW, Rao JP. Ruptures of the extensor mechanism of the knee joint. JBJS 1981; 63(6): 932.
9. Swamy GN, Nanjayan SK, Yallappa S, Bishnoi A, Pickering SAW. Is ultrasound diagnosis reliable in acute extensor tendon injuries of the knee? Acta Orthop Belg 2012; 78(6): 764–770.
10. Golman M, Wright ML, Wong TT, Lynch TS, Ahmad CS, Thomopoulos S, Popkin CA. Rethinking patellar tendinopathy and partial patellar tendon tears: A novel classification system. Am J Sports Med 2020; 48(2): 359–369.
11. Yen CY, Tsai YJ, Hsiao CK, Kao FC, Tu YK. Biomechanical evaluation of patellar tendon repair using Krackow suture technique. Biomed Eng Online 2019; 18: 64.
12. Imbergamo C, Sequeira S, Bano J, Rate WR, Gould H. Failure rates of suture anchor fixation versus transosseous tunnel technique for patellar tendon repair: A systematic review and meta-analysis of biomechanical studies. Orthop J Sports Med 2022; 10(8): 23259671221120212.
13. Lu W, Deng Z, Essien AE, Arthur Vithran DT, Opoku M, Li Y, Xiao W. Clinical research progress of internal brace ligament augmentation technique in knee ligament injury repair and reconstruction: A narrative review. J Clin Med 2023; 12(5): 1999.
14. Vitale JA, Banfi G, Belli E, Negrini F, La Torre A. A 9-month multidisciplinary rehabilitation protocol based on early postoperative mobilization following a chronic-degenerative patellar tendon rupture in a professional soccer player. Eur J Phys Rehabil Med 2019; 55(5): 676–681.
15. Handzewniak N, Pearse R, Randall A, Mahmood A, Khan T, Khan S, Atkinson H. Augmented tendon repair with internal bracing: Surgical technique. Journal of Clinical Medicine 2025; 14(22): 7963.